Ventrikulaarne vaheseina defekt või VSD on südame defekt, mis tekib vaheseina avas või augus. See võib takistada normaalset verevoolu südames, põhjustades erinevaid sümptomeid nagu hingeldus, väsimus ja nõrkus. On olemas mitmeid erinevaid tüüpe ja põhjuseid, sealhulgas geneetilised tegurid ja ema alkoholitarbimine raseduse ajal. Õigeaegne diagnoosimine ja ravi on oluline, et vältida tõsisemaid tüsistusi ja tagada parem elukvaliteet patsiendile.
Ülevaade
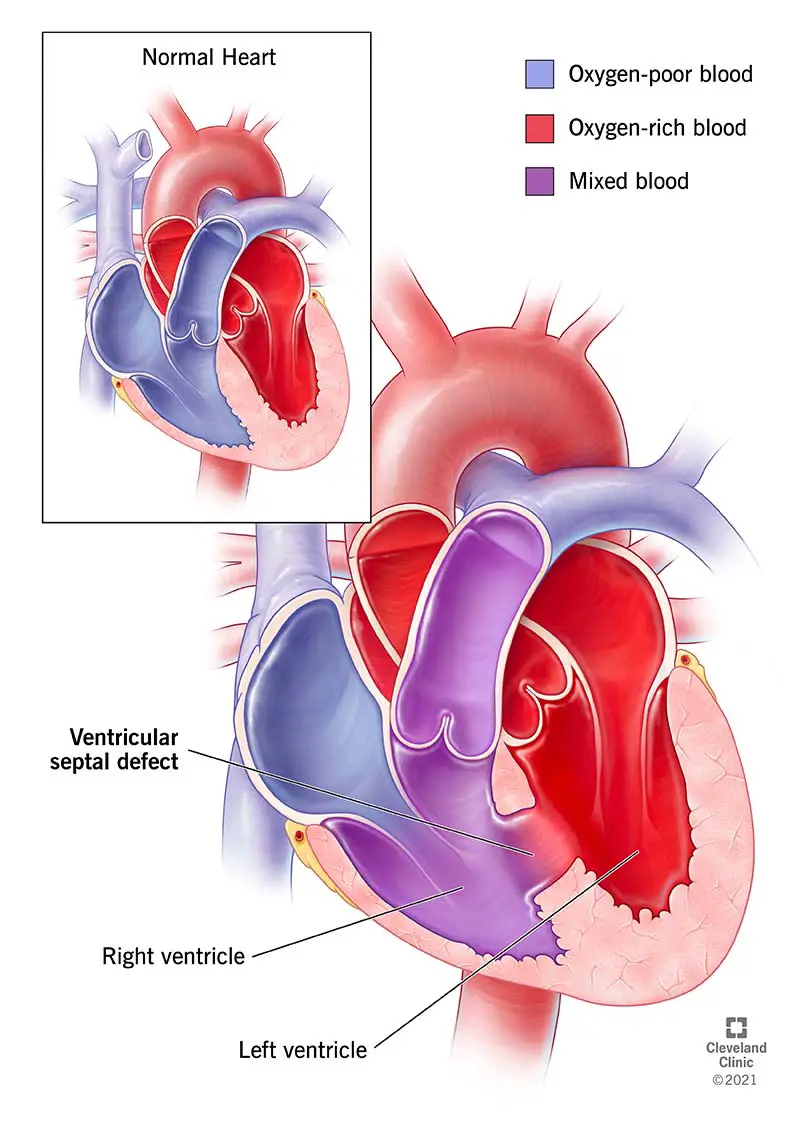
Mis on vatsakeste vaheseina defekt?
Ventrikulaarne vaheseina defekt on seisund, mille puhul sünnil on auk südame kahe alumise kambri vahelises seinas. Sageli lühendatakse VSD-ks, see seisund on kõige levinum kaasasündinud (see tähendab, et teil on see sündides) südamedefekt ja esineb sageli koos muud tüüpi südameprobleemide või defektidega. Väike VSD on tavaliselt väike ja sellel on vähe sümptomeid või puuduvad need üldse. Suurem auk võib aga vajada parandamist, et vältida püsivaid kahjustusi ja tüsistusi.
Mis juhtub mu südames, kui mul on vatsakeste vaheseina defekt?
Sinu südamel on neli kambrit. Vere tõhusaks pumpamiseks suletakse kambrid suurel määral. VSD on leke, mis häirib seda tõhusat pumpamisvõimet.
Tavaolukorras pumpab parem vatsake hapnikuvaest verd, mis just teie kehast saabus, teie südamest välja kopsudesse, et veri saaks hapnikku omastada. Seejärel naaseb veri südamesse ja selle viimane peatus südames on vasak vatsake, mis pumpab hapnikurikast verd kogu kehasse.
VSD on potentsiaalne probleem, kuna see võib toimida šundi (ühendusena) südame kahe alumise kambri, vasaku vatsakese ja parema vatsakese vahel. Kuna vasaku vatsakese rõhk on suurem kui parema vatsakese rõhk, seguneb hapnikurikas veri paremas vatsakeses hapnikuvaese verega ja läheb seejärel kopsudesse. See toob kaasa lisaverd kopsudesse, mis võib põhjustada tõsiseid probleeme.
Keda see mõjutab?
Peaaegu kõik VSD-d on sünnihetkel. VSD diagnoos ilmneb tõenäoliselt lapsepõlves, kuigi ka täiskasvanud võivad selle diagnoosi saada. Kuid see juhtub ainult 10% juhtudest või vähem. VSD on veidi tõenäolisem ka enneaegsetel imikutel ja teatud geneetiliste haigusseisunditega imikutel.
Väga harvadel juhtudel võib südameatakk rebida vatsakeste vahele augu ja tekitada VSD. Kuigi seda tüüpi VSD – mõnikord nimetatakse ventrikulaarse vaheseina rebenemiseks (VSR) – on tehniliselt kõrvalmõju, on see siiski ohtlik probleem, mis vajab parandamist.
Kui levinud see seisund on?
VSD esineb umbes kolmandikul 1% kõigist vastsündinutest. Täiskasvanutel on VSD diagnoos siiski palju vähem tõenäoline, kuna defekt sulgub lapsepõlves 90% juhtudest.
Südameinfarkti kõrvalmõjuks olevad VSD-d on äärmiselt haruldased, eriti tänapäevaste südameinfarkti ravimeetodite tõttu. Tänapäeval esineb seda vähem kui 1% kõigist südameinfarktidest.
Millised on VSD erinevad tüübid?
VSD-d on neli peamist tüüpi, mis erinevad oma asukoha ja augu (või aukude) struktuuri poolest. VSD tüübid on järgmised:
- Membraan: See on kõige levinum VSD tüüp ja moodustab umbes 80% juhtudest. Need VSD-d esinevad vatsakeste vahelise seina ülemises osas.
- Lihaseline: Need moodustavad umbes 20% imikute VSD-dest ja sageli on defekti osaks rohkem kui üks auk.
- Sisselaskeava: See on auk, mis tekib parema vatsakese trikuspidaalklapi ja vasaku vatsakese mitraalklapi all. See tähendab, et kui veri siseneb vatsakestesse, peab see läbima VSD, mis ühendab kahte kambrit.
- Väljalaskeava (konoventrikulaarne): Selline VSD loob augu vahetult enne kopsuklappi paremas vatsakeses ja vahetult enne vasaku vatsakese aordiklappi, ühendades need kaks kambrit. See tähendab, et veri peab VSD-st läbi mõlema klapi minema.
Kuidas see seisund minu keha mõjutab?
VSD ei põhjusta enamikul juhtudel sümptomeid, kuna auk ei ole piisavalt suur, et probleeme tekitada. Kuid juhtudel, kui auk on piisavalt suur (või kui auke on mitu), võib see põhjustada probleeme vere lekkimisega kahe kambri vahel, selle asemel, et õiges järjekorras läbi südame ringleda.
See lekkimine muudab teie südame pumpamise vähem tõhusaks, kuigi kui leke on väiksem, ei pruugi see olla sümptomite või probleemide tekitamiseks piisav. Kuid teie süda peab rohkem pumpama, et kompenseerida vähenenud verevoolu, kui leke on suurem. Kui teie süda töötab pikaajaliselt raskemini, võib see põhjustada sümptomeid ja probleeme südames ja kopsudes, mis võivad muutuda tõsiseks.
VSD suurus ja efektid
VSD-de suurus varieerub väikestest suurteni, kusjuures suurus mängib rolli selles, milliseid mõjusid VSD põhjustab (kui üldse).
- Väike (läbimõõt kuni 3 mm): Enamik VSD-sid kuulub sellesse kategooriasse ega põhjusta sümptomeid. Umbes üheksa seda tüüpi 10-st suletakse ise, kui laps saab 6-aastaseks. Nende operatsioonide operatsioon on haruldane.
- Mõõdukas (läbimõõt 3-5 mm): Need VSD-d ei põhjusta tavaliselt sümptomeid. Kui need ei põhjusta sümptomeid ega probleeme mujal südames ja kopsudes, on tavaliselt soovitatav operatsioon edasi lükata, sest mõned sulguvad ka ise.
- Suur (6-10 mm läbimõõduga): Need VSD-d nõuavad sageli operatsiooni (operatsiooni ajastus võib veidi erineda). Suure VSD parandamine enne 2. eluaastat võib ära hoida südame- ja kopsukahjustusi. Ilma enne 2. eluaastat parandamata muutub kahjustus püsivaks ja aja jooksul süveneb.
Kui mõõdukat või suurt VSD-d ei ravita õigeaegselt, võib tekkida Eisenmengeri sündroom. See on seisund, mille korral kopsude veresoonte pikaajaline kahjustus sunnib hapnikuvaese vere paremast vatsakesest läbi suure VSD ja vasakusse vatsakesse. See tähendab, et osa kehasse pumbatavast verest ei sisalda piisavalt hapnikku. See põhjustab kogu kehas üldist hapnikupuudust. See seisund on tavaliselt raske ja sellel võivad olla suured tagajärjed inimese elule ja tegevusele, milles nad võivad osaleda.
Vasakul vatsakesel on suurem pumpamisjõud kui paremal, mis tähendab, et see võib sundida verd paremasse vatsakesse. Parem vatsake ei saa lisaverd tagasi lükata, nii et lisaveri pumbatakse selle asemel kopsudesse. See avaldab liiga palju survet ja kahjustab kopsu veresooni. Aja jooksul hakkab kopsu veresoonte kahjustus sundima südamelekke suunda muutma, sundides hapnikuvaese vere paremast vatsakesest vasakusse.
Kui lekke suund muutub vastupidiseks, on kahjustus püsiv ja augu parandamine põhjustab parempoolse südamepuudulikkuse. Mõõduka või suure VSD kirurgiline parandamine enne 2. eluaastat on püsivate kahjustuste ja Eisenmengeri sündroomi tekke vältimiseks ülioluline.
Sümptomid ja põhjused
Millised on sümptomid?
Väikelastel põhjustab mõõdukas kuni suur VSD sümptomeid, mis sarnanevad südamepuudulikkusega. Need sisaldavad:
- Õhupuudus, sealhulgas kiire hingamine või hingamisraskused.
- Higistamine või väsimus toitmise ajal.
- Ebaõnnestumine (aeglane kaalutõus).
- Sagedased hingamisteede infektsioonid.
VSD vanematel lastel ja täiskasvanutel võib põhjustada järgmist:
- Väsimuse või hingelduse tunne treenimise ajal.
- Veidi suurem risk infektsioonidest põhjustatud südamepõletike tekkeks.
- Pärast Eisenmengeri sündroomi väljakujunemist võib tekkida väga kahvatu nahk või naha ja huulte sinakas varjund (seisund, mida nimetatakse tsüanoosiks).
Mis põhjustab seisundit?
Sünnihetkel esineval VSD-l pole praegu teadaolevaid põhjuseid. Kuid mõnikord juhtub see koos teiste südamedefektide, südamehaiguste või geneetiliste häiretega. Teatud krambivastaste ravimite (naatriumvalproaat ja fenütoiin) võtmine või alkoholi joomine raseduse ajal võib samuti suurendada riski, et teie lapsel tekib VSD. Siiski on vaja rohkem uuringuid, et kinnitada, kas need on kindlad põhjused.
Ainus teadaolev VSD põhjus on see, kui see juhtub südameataki harvaesineva kõrvaltoimena.
Diagnoos ja testid
Kuidas seda diagnoositakse?
Arst saab diagnoosida VSD-d, eriti kui need on mõõdukad või suured, sümptomite, füüsilise läbivaatuse ja pilditestide kombinatsiooni põhjal. Väike VSD võib jääda avastamata, kui auk on märkide või sümptomite tekitamiseks liiga väike.
Füüsiline läbivaatus on üks levinumaid viise, kuidas arst VSD avastab. Selle põhjuseks on asjaolu, et VSD – kui see on piisavalt suur – põhjustab heli, mida nimetatakse südame kahinaks, mida teie arst kuuleb, kui kuulab teie südant stetoskoobiga. Defekti suurust on võimalik isegi müra järgi hinnata.
Milliseid teste selle seisundi diagnoosimiseks tehakse?
Muud testid, mis aitavad diagnoosida VSD-d, hõlmavad järgmisi pilditeste:
- Ehhokardiogramm: See test saadab ülikõrge sagedusega helilaineid läbi teie keha seadmest, mida hoitakse vastu teie rindkere nahka. Need helilained loovad pildi südame seest ja väljast. Sõltuvalt VSD suurusest ja selle täpsest asukohast on see tõenäoliselt ehhokardiogrammis nähtav. See test on samuti valutu ja võtab aega vaid minuteid.
- Elektrokardiogramm (EKG või EKG): See test kasutab teie südame elektrilise aktiivsuse tuvastamiseks mitut teie rindkere nahale kinnitatud andurit. See tegevus kuvatakse laine kujul väljatrükil või digitaalekraanil, mida tervishoiuteenuse osutaja saab üle vaadata ja tõlgendada. Aja jooksul võib teie südame struktuur VSD tõttu muutuda. Kui struktuur muutub, muutub ka elektriline muster. Kuid see test on sageli normaalne, kui VSD ei ole piisavalt suur või kui süda ei ole hakanud kuju muutma.
- Rindkere või südame röntgenuuring: Kui VSD on piisavalt suur, muudab see teie südame struktuuri. See muutus on nähtav teatud tüüpi rindkere või südame röntgenülesvõtetel. Mõnel juhul hõlmab see ka röntgenpildil kergesti nähtava aine süstimist verre, mis võimaldab tervishoiuteenuse osutajatel näha ebatavalist vereringet, mis viitab VSD-le või muule probleemile.
- Kompuutertomograafia (CT) skaneerimine: See test kasutab arvutit röntgenipiltide töötlemiseks südame sisemuse kolmemõõtmeliseks pildiks. Sarnaselt rindkere või südame röntgenuuringuga võib aidata süstitav aine, mis on CT-skaneerimisel hästi nähtav.
- Südame kateteriseerimine: See protseduur kasutab kateetri seadet, et vaadata südant seestpoolt. Spetsialist sisestab seadme suurde veresoonde, tavaliselt teie reie ülaosa lähedal asuvasse veresoonde, ja suunab selle seejärel teie südamesse. Kui see on teie südames, võib see aidata täpselt kindlaks määrata probleemide, näiteks VSD, suuruse ja asukoha. Selle testi kasutamise kõige tõenäolisem põhjus on siis, kui tervishoiuteenuse osutaja kahtlustab kopsude veresoonte kahjustust.
Juhtimine ja ravi
Kuidas seda ravitakse ja kas ravi on olemas?
Enamik VSD-sid on liiga väikesed, et tekitada mingeid probleeme ja need sulguvad tõenäoliselt 6. eluaastaks ise. Sellistel juhtudel soovitab tervishoiuteenuse osutaja tõenäoliselt mitte operatsiooni, soovitab jälgida sümptomeid ja vaadata, kas defekt kaob. iseseisvalt. Kui VSD-d on keskmise suurusega või suuremad, soovitab arst tõenäoliselt VSD-d parandada, sulgedes augu.
VSD parandamiseks on kaks peamist viisi:
- Kirurgia: Kõige usaldusväärsem viis VSD sulgemiseks on seda kirurgiliselt parandada. Selleks opereerib südame(südame)kirurg ja plaasterdab või sulgeb augu. Sõltuvalt augu suurusest ja asukohast võib see olla sama lihtne kui augu kinni õmblemine. Muudel juhtudel võib see hõlmata sünteetilisest materjalist valmistatud plaastrit või teie enda koe transplantaati.
- Transkateetri protseduurid: Sarnaselt südame kateteriseerimisega kasutavad need protseduurid transkateetri (kateetripõhist) lähenemist, et pääseda südamele suure arteri kaudu. Kui kateetri seade jõuab defektini, võib see asetada spetsiaalse seadme, mida nimetatakse ummisturiks, ja sulgeda augu. Need seadmed on tavaliselt valmistatud sünteetilise materjaliga kaetud võrgust.
Mõlemal ülalnimetatud juhul kasvab teie südamekude plaastri ümber ja ümber või sulgeb seadme. Lõppkokkuvõttes peaks plaaster või seade saama vatsakeste vahelise südameseina osaks.
Juhtudel, kui imik või laps on alakaaluline või ei kasva oodatud kiirusega, võib tervishoiuteenuse osutaja soovitada erimeetmeid, et aidata neil piisavalt toitu saada. See võib hõlmata spetsiaalset dieeti või isegi toitmistoru.
Milliseid ravimeid/ravimeid kasutatakse?
Ravimid võivad ravida VSD sümptomeid enne operatsiooni või kui VSD tõenäoliselt aja jooksul iseenesest sulgub. Tavalised VSD ravimid on sageli samad, mis südamepuudulikkuse raviks. Nad sisaldavad:
- Diureetikumid: Need ravimid suurendavad vedeliku kogust, mida teie neerud teie kehast eemaldavad. See on kasulik, kui teie südame ümber koguneb vedelikku, mis on südamepuudulikkuse tavaline tagajärg. Need ravimid võivad põhjustada sagedamini urineerimist (pissi).
- Südamepuudulikkuse ravimid: Need ravimid aitavad kontrollida teie südamelöökide tugevust ja ajastust. Näiteks on digoksiin, tavaline ravim südamepuudulikkuse raviks, mis on kasulik ka VSD korral.
Millised on ravi võimalikud tüsistused või kõrvaltoimed?
Üldiselt on teie tervishoiuteenuse osutaja parim inimene, kes selgitab võimalikke riske, tüsistusi ja kõrvaltoimeid, mis on võimalikud VSD või sellega seotud protseduuride ja raviga. See kehtib eriti soovitatavate ravimite kohta.
VSD operatsiooni või transkateetri protseduuride sagedased kõrvaltoimed või tüsistused on järgmised:
- Verejooks.
- Infektsioonid, eriti südameinfektsioonid esimese kuue kuu jooksul pärast operatsiooni.
- Lähedal asuvate südameklappide häire, mis põhjustab nende lekkimist.
- Südame rütmihäired (rütmihäired ja südameblokeeringud), mis võivad viia südamestimulaatori implanteerimiseni või tähtajatu ravimiravini.
- Järeloperatsioon korduva augu sulgemiseks.
Kui kiiresti pärast ravi tunnen end paremini ja kui kaua kulub sellest ravist taastumiseks?
VSD parandamisest taastumine sõltub kasutatavast meetodist. Transkateetri protseduuridel on lühemad taastumisajad, taastumisaega mõõdetakse päevades või nädalates. Operatsioonidel on pikem taastumisaeg, mõõdetuna nädalates või kuudes. VSD sümptomid tavaliselt vähenevad või kaovad pärast operatsiooni või transkateetri parandamist.
Hooldus Clevelandi kliinikus Ventrikulaarse vaheseina defekti raviLeidke lastearst ja spetsialistid.Leppige kokku aeg
Ärahoidmine
Kuidas ma saan seda seisundit ennetada või oma riski vähendada?
Kuna VSD-le pole teadaolevaid põhjuseid, pole ennetamine tavaliselt võimalik. Siiski saate riski vähendada, vältides raseduse ajal alkoholi ja teatud krambivastaseid ravimeid.
Väljavaade / prognoos
Mida ma võin oodata, kui mul on see seisund?
Enamik VSD-ga täiskasvanuid ei tea sellest, kuna see pole piisavalt suur, et probleeme tekitada. Mida suurem on VSD, seda tõenäolisemalt mõjutab see teie eluviisi, eriti kui seda ei parandata.
Kui kaua VSD kestab?
Ligikaudu 90% VSD-dest sulguvad ise selleks ajaks, kui inimene saab 6-aastaseks. Enamik ülejäänud 10% VSD-dest suletakse 20. eluaastaks. Tõenäoliselt ei sulgu VSD pärast seda aga iseenesest.
Täiskasvanu, kellel on VSD, kannab seda kogu ülejäänud elu, kui ta ei läbi selle parandamise protseduuri.
Millised on selle seisundi väljavaated?
Enamikul VSD-ga inimestel on sama eluiga kui inimestel, kellel seda pole. See kehtib eriti siis, kui defekt sulgub iseenesest.
Mõõduka või suure VSD korral piisab tavaliselt Eisenmengeri sündroomi ja sellega seotud probleemide vältimiseks augu parandamisest. Harvadel juhtudel osutub vajalikuks järeloperatsioon, et sulgeda uued lekked remondi ümber. Kahjuks on enamikul inimestel, kellel on mõõdukas või suur VSD – isegi see, mis on parandatud –, tõenäolisem lühem eluiga, eriti kui VSD-d ei parandatud varakult.
Inimestest, kellel on parandamata VSD, on umbes 87% neist elus 25 aastat pärast diagnoosimist. VSD suurusel on aga suur mõju ellujäämisvõimalustele.
- Väike: Väikestel VSD-del pole tõenäoliselt teie elule suurt mõju. Üldiselt elab 96% parandamata väikese defektiga inimestest rohkem kui 25 aastat pärast diagnoosi.
- Mõõdukas: parandamata mõõdukate VSD-dega inimeste ellujäämismäär on veidi madalam, umbes 86% neist elab pärast diagnoosimist vähemalt 25 aastat.
- Suur: Suure parandamata VSD-ga inimeste ellujäämisprotsent on palju madalam. Ainult umbes 61% neist isikutest on elus 25 aastat pärast diagnoosi saamist.
Inimestel, kellel tekib Eisenmengeri sündroom mõõduka või suure VSD tõttu, on tavaliselt halvim ellujäämise väljavaade. Ainult umbes 42% neist isikutest on elus vähemalt 25 aastat pärast VSD diagnoosimist. Kuid kaasaegse meditsiini edusammud parandavad selle seisundiga inimeste väljavaateid ja mõned elavad 70-aastaseks.
Koos elamine
Kuidas ma saan enda eest hoolitseda ja oma sümptomeid hallata?
Üldiselt peaksite küsima oma tervishoiuteenuse osutajalt juhiseid sümptomite haldamiseks ja enda eest hoolitsemiseks. Nende nõuanded sobivad teile kõige paremini, sest nad näevad teie tervise ja meditsiinilise olukorra üldist pilti ning kohandavad teile antud juhiseid vastavalt sellele.
Kui teil on VSD-st tingitud sümptomid, soovitab teie tervishoiuteenuse osutaja teil tõenäoliselt puhata ja vältida liigset füüsilist tegevust või mis tahes tegevust, mis koormab teie südant liiga palju. See kehtib eriti siis, kui teil on Eisenmengeri sündroom, mis on seotud ravimata VSD-ga. Samuti peaksite kindlasti võtma ravimeid täpselt vastavalt juhistele ja muutma ravimeid või lõpetama nende võtmise ainult siis, kui olete rääkinud oma tervishoiuteenuse osutajaga ja nad on kinnitanud, et see on ohutu.
Millal peaksin pöörduma oma tervishoiuteenuse osutaja poole?
Kui te VSD-st ei tea
Kui teil on imik, kellel ei ole teile teadaolevat VSD-d, pidage nõu oma tervishoiuteenuse osutajaga, kui märkate mõnda järgmistest sümptomitest:
- Oodatust aeglasem kasv või kaalutõus.
- Higistamine või väsimine toitmise ajal.
- Kui nad on väga ärritavad või neil on hingamisraskuste tunnused.
- Kui neil on sagedased hingamisteede infektsioonid.
Kui olete täiskasvanu ja ei tea, et teil on VSD, pidage nõu oma tervishoiuteenuse osutajaga, kui märkate, et väsite või hingeldate kergesti, kui olete füüsiliselt aktiivne või kui olete sageli kahvatu või märkate. sinine toon sõrmeotstele või huultele.
Kui teate VSD-st
Kui teie lapsel on VSD, saab tema tervishoiuteenuse osutaja teile nõu VSD-ga seotud probleemide võimalike nähtude ja sümptomite kohta. Üldiselt otsige samu VSD sümptomeid, mida on kirjeldatud ülal. Samuti peaksite rääkima oma tervishoiuteenuse osutajaga, kui märkate olemasolevates sümptomites äkilisi või ebatavalisi muutusi.
Kui teil on VSD, peaksite oma tervishoiuteenuse osutajaga rääkima ka sümptomite äkiliste muutuste korral. Samuti peaksite enne operatsiooni või hambaravi oma seisundist rääkima tervishoiuteenuse osutajaga, et olla kindel, et nad teie seisundist teavad.
Millal peaksin kiirabisse minema?
Teie tervishoiuteenuse osutaja või teie lapse eest hoolitsev teenuseosutaja võib selgitada, millal peaksite saama erakorralist arstiabi sümptomite korral, mis on või võivad olla seotud VSD-ga. Üldjuhul peaksite pöörduma kiirabisse, kui teil või teie lapsel on hingamisraskused või tsüanoosi tunnused (kahvatu või sinakas nahk, huuled või küüned).
Kui teil või teie lapsel on vatsakeste vaheseina defekt, on normaalne, et tunnete muret, ärevust või isegi hirmu. Kui teil on selliseid tundeid, on hea mõte rääkida oma tervishoiuteenuse osutaja või teie lapse eest hoolitseva teenusepakkujaga. Need aitavad teil paremini mõista seisundit ja seda, mida oodata. Veelgi olulisem on see, et nad aitavad teil leida viise selle seisundi raviks, tüsistuste ärahoidmiseks ja minimeerida selle mõju teie või teie lapse elule.
Kokkuvõttes võib öelda, et ventrikulaarne vaheseina defekt (VSD) on südame anatoomiline defekt, kus südame vaheseinal on auk, mis võib põhjustada vere segunemist erinevates kambrites. Sellel on mitu tüüpi, sealhulgas avatud, kinnine ja rebenenud VSD. Põhjused võivad olla geneetilised, keskkondlikud või seotud geneetilise sündroomiga. Sümptomid võivad varieeruda sõltuvalt defekti raskusest, kuid võivad hõlmata hingamisraskusi, suurenenud väsimust ja nõrkust ning halba kaalutõusu. Varajane avastamine ja ravi on olulised VSD tüsistuste vältimiseks ja patsiendi heaolu tagamiseks.
Võib-olla tunnete huvi:
Kas pesupesemisvahend põhjustab teie lapsel nahalöövet?
7 uusaastalubadust oma südame tervise parandamiseks
Zika viirus | SFOMC
Zika viirus | SFOMC
Wolff-Parkinsoni-White’i sündroom | SFOMC
Siit saate teada, miks mõned inimesed higistavad rohkem kui teised
Kas olete oma abielu pärast stressis? Selle kallal töötamine võib samuti teie tervist aidata
Näpunäiteid biitsepsi valu kodus raviks