SFOMC meditsiin on tuntud oma tipptasemel raviteenuste ja uurimistöö poolest ning üheks nende uurimisvaldkonnaks on ka venoosne väärareng. See haruldane meditsiiniline seisund hõlmab veresoonte anomaaliaid, mis võivad põhjustada erinevaid terviseprobleeme. SFOMC meditsiinikeskuses on spetsialistid, kes on spetsialiseerunud venoosse väärarengu diagnoosimisele ja ravile, kasutades uusimaid meditsiinilisi teadmisi ja tehnoloogiaid. Tulemuslik ravi võib parandada patsiendi elukvaliteeti ja aidata neil elada täisväärtuslikku elu.
Mis on VM-id?
Veenid on osa vereringesüsteemist, mis liigutab verd läbi keha. Veenid kannavad verd kehast tagasi südamesse. Süda pumpab verd läbi kopsude, et see saaks hapnikku omastada. Keha kasutab energia tootmiseks hapnikku. Venoossed väärarengud (VM) tekivad siis, kui veenid ei moodustu normaalselt. VM-id saab tavalistest veenidest täielikult eraldada või neisse voolata. VM-id ei kuulu normaalsesse veenisüsteemi.
VM-id on kõige levinum veresoonte anomaalia tüüp. Need võivad esineda kõikjal kehal, kuid kõige sagedamini peas ja kaelas.
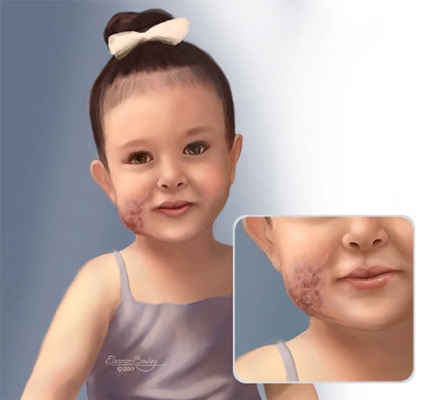
VM-id võivad välja näha nagu verevalum nahal või nahaalune kasvaja. VM-idel on tavaliselt naha sees või selle läheduses sinakas värv.
Paljudel juhtudel, kui VM leitakse, on see juba suurem kui 5 sentimeetrit (ploomi suurune). Kui VM-i alla vajutate, kahaneb see sageli nagu õhupall, mis kaotab õhku. Pärast peatumist täitub see uuesti nagu õhupall, mis täitub õhuga. See on tingitud sellest, et veri on väärarengust välja surutud ja seejärel aeglaselt uuesti täitunud.
VM-i vajutamisel on mõnikord tunda ümaraid kõvasid kohti. Neid nimetatakse fleboliitideks, mis on väärarengu sees kaltsineeritud verehüübed. Need on sageli umbes pärli suurused.
Valu, turse ja moonutus on VM-i kõige levinumad sümptomid. Turse või valu võib tulla ja minna või esineda kogu aeg. Mõnikord võib selle põhjuseks olla tromb, mis moodustub väärarengu sees. Liigese lähedal asuv VM, näiteks küünarnukk või põlv, võib põhjustada selle liigese halva toimimise. Närvi lähedal asuv VM võib selle närvi kahjustada ja põhjustada valu või halva funktsiooni.
Paljud nähtava virtuaalse masinaga inimesed võivad tunda piinlikkust või eneseteadlikkust. Hooldajad ja õpetajad peavad olema teadlikud, et jälgida, kas klassikaaslased kiusavad või kiusavad VM-iga last.
Illustratsioon lapsest, kelle näol on venoosne väärareng.
© Eleanor Bailey
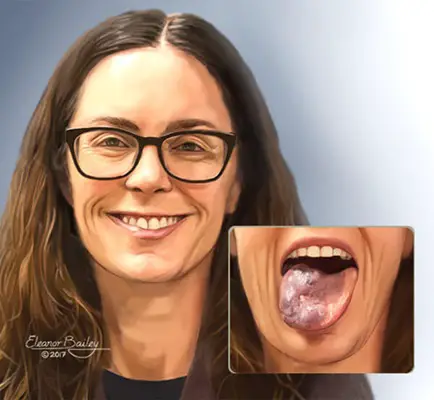
Illustratsioon naisest, kelle keelel on venoosne väärareng.
© Eleanor Bailey
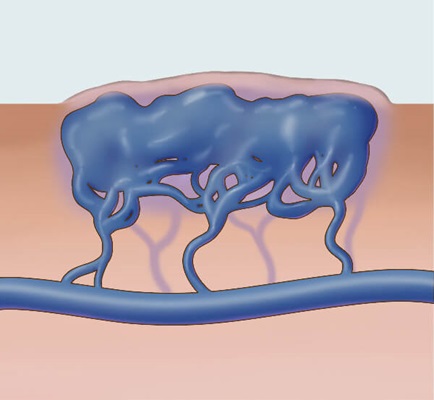
Illustratsioon venoosse väärarengu kohta makrotsüstiliste tühikutega, mis tähendab vaheseintega eraldatud prahti.
© Eleanor Bailey
Kuidas VM-e diagnoositakse?
VM-id leidub mõnikord sügaval kehas ja neid ei saa naha all näha. VM-e leitakse mõnikord muudel põhjustel või sümptomite (nt turse või valu) tõttu tehtud pildiuuringul (nt röntgeni- või MRI-uuringul).
Enamik VM-e ei ole pärilikud. See tähendab, et neid ei edastata vanemalt lapsele. Miski, mida ema raseduse ajal teeb, ei saa neid väärarenguid põhjustada ega ära hoida.
Mõned väga haruldased VM-id on pärilikud. See tähendab, et neid kantakse perekonna DNA-sse ja need võivad juhtuda ka teiste pereliikmetega.
Enamiku VM-e saab diagnoosida arst, kes on kogenud nendega patsientide eest hoolitsema. See arst küsib patsiendi kasvu ja arengu kohta ning teeb füüsilise läbivaatuse.
MRI on parim pildiuuring VM diagnoosimiseks. See pakub üksikasjalikku skannimist või pilti korpuse sisemusest, et aidata näha VM-i suurust ja asukohta. MRI näitab ka muid olulisi struktuure, nagu närve, lihaseid, artereid ja veene, mis asuvad VM-i lähedal ja mida ravi võib mõjutada.
Magnetresonantsangiograafia (MRA) või magnetresonantsvenograafia (MRV) on spetsiifilised MRI tüübid, mis näitavad veresooni ja verevoolu. MRA/MRV võib aidata näidata, kas VM-iga on ühendatud artereid, või näha, kas on veene, mis juhivad VM-ist verd välja.
MRI/MRV/MRA ei jäta patsienti kiirgusele. Piltide loomisel kasutatakse võimsaid magneteid.
Ultraheli on kasulik ka VM diagnoosimiseks ja jälgimiseks. Ultraheli abil tehakse nahaalustest veresoontest ja kudedest pilt helilainete abil. Ultraheli saab kasutada ka verevoolu kiiruse tuvastamiseks, mis aitab arstidel diagnoosida VM-i. See on hea meetod väikelastele, kuna see ei nõua lapselt väga paigal lamama ja kuna see ei jäta patsienti kiirgusele. Seda saab teha ka siis, kui laps on ärkvel. Ultraheli ei anna aga lähedalasuva anatoomia kohta nii palju teavet kui MRI.
Mõnikord võib arst teha CT-skanni, et näha, kas VM mõjutab luu. CT-skaneerimine on nagu MRI, välja arvatud see, et magnetite asemel kasutatakse röntgenikiirgust. Üldiselt ei ole CT VM diagnoosimiseks parim viis
Lisateavet vaskulaarsete anomaaliate kohta SFOMC meditsiinist
Meie lähenemisviis vaskulaarsete anomaaliate ravile
SFOMC on välja töötanud multidistsiplinaarse vaskulaarsete anomaaliate keskuse, et pakkuda patsientidele individuaalset ravi. Veresoonte anomaaliate ja vaskulaarsete kasvajate diagnoosimise, uurimise ja ravi juhina pakub meie spetsialistide meeskond igakülgset ravi ja hooldust.
Kuidas VM-e ravitakse?
Enamik VM-e kasvab patsiendi kasvades. VM-id võivad kasvada ka pärast traumat või kasvada veelgi kiiremini puberteedieas või raseduse ajal. VM-i ravitakse harva ja paljusid patsiente tuleb ravida elu jooksul erinevatel aegadel.
Ravi keskendub tavaliselt VM-i haldamisele, et vähendada selle suurust ja sümptomeid või vähendada või vältida probleeme, mis võivad tekkida väärarengust. Kuigi virtuaalseid masinaid ei saa sageli täielikult ravida, on nende haldamiseks palju võimalusi.
VM on healoomuline, mis tähendab, et see ei ole vähk. Kui virtuaalmasin ei põhjusta probleeme, näiteks valu, funktsiooni kaotust või deformatsiooni, võib aktiivne valvas ootamine olla parim ravi. Kui VM hakkab probleeme tekitama, algab ravi.
Kui virtuaalmasin asub tundlikus või ohtlikus piirkonnas, võib see vajada ravi isegi siis, kui see pole veel probleeme tekitama hakanud.
Soovitame spetsialisti varakult hinnata, kui olete mures, et teil või teie lapsel võib olla VM. Ravi on individuaalne. Teie arstid teevad teiega koostööd, et tagada teile või teie lapsele õige ravi õigel ajal.
Veresoonte anomaaliate (kasvajate ja väärarengute) ravile spetsialiseerunud arstide meeskond töötab koos VM-i ravimisel. Ravimeeskonda võivad kuuluda sekkuvad radioloogid, diagnostilised radioloogid, dermatoloogid, kirurgid, hematoloogid ja geneetikud.
Sekkumisradioloog on arst, kes saab lugeda pilte ja keha skaneeringuid ning kasutada neid pilte VM-i raviks ilma nahka lõikamata. Sekkumisradioloogid mängivad VM diagnoosimisel ja ravimisel keskset rolli.
Kui suurem osa väärarengust on ravitud, võib kirurg aidata parandada VM-i moonutusi või deformatsioone. Suured virtuaalsed arvutid võivad põhjustada vere hüübimisega seotud probleeme.
Hematoloog on arst, kes ravib verehaigusi ja hoolitseb vere korraliku hüübimise eest nii enne, kui ka pärast protseduuri. Mõnda VM-i ja muid vaskulaarseid väärarenguid saab ravida selliste ravimitega nagu siroliimus, mis nõuavad vereanalüüsi ja jälgimist spetsialistiga, kellel on kogemusi nende ravimite kasutamisel VM-ga patsientidel.
Nahahaigusi ravib dermatoloog. Kui VM hõlmab nahka, võib dermatoloog aidata ravida kahjustatud nahka laserteraapiaga.
Geneetik on arst, kes uurib haigusi, mis geenide kaudu vanematelt lastele edasi kanduvad. Geneetikud aitavad patsientidel oma seisundit paremini mõista ja arutada, milline on VM-i riski edasiandmine tulevastele lastele, kui üldse.
Skleroteraapia VM-i raviks
Skleroteraapia on VM-i jaoks väga kasulik ravimeetod ja seda viib läbi sekkumisradioloog. Skleroteraapias kasutatakse VM-i sihtimiseks ultraheli ja röntgenikiirgus aitab ravi suunata ja jälgida.
Nahka ei lõigata. Patsiendi magamise ajal kasutatakse nõelu vedela ravimi, mida nimetatakse sklerosandiks, manustamiseks otse VM-i moodustavatesse ebanormaalsetesse veenidesse. See ravim kahjustab ja hävitab ebanormaalseid veene. Enamik sklerosante põhjustab VM-i sees oleva vere hüübimist ja kahjustab koheselt ebanormaalseid veene. Teistel on hilinenud mõju. Mõlemal juhul on skleroteraapia eesmärk põhjustada väärarengu armistumist, nii et VM-i kaudu voolab vähe või üldse mitte verd. See põhjustab virtuaalse masina kahanemise.
Sageli on vaja mitut skleroteraapiat. Ravide vahe on tavaliselt vähemalt kuus nädalat. Skleroteraapia muudab VM-i väiksemaks, kuid VM-id võivad aja jooksul uuesti suureneda. Tavaliselt hallatakse VM-e kogu elu, mitte ei ravita. Ravi eesmärk on sümptomeid võimalikult palju parandada.
Raviks valmistumine
Enne skleroteraapiat valmistab ravimeeskond teid ette tavapäraseks pärast protseduuri toimuvaks ja võimalikeks probleemideks.
Enamik patsiente pannakse skleroteraapia ajal üldnarkoosis magama. Mõned patsiendid saavad protseduuri päeval koju minna ja mõned jäävad ööseks haiglasse taastuma.
Pärast ravi võib ravikohas tekkida turse, nahaärritus ja verevalumid.
Haavandid on skleroteraapia kõige levinum tüsistus. Haavand on haavand või haav. Haavandid tekivad vähem kui 5 protsendil juhtudest. Kui tekib haavand, ravib teie ravimeeskond seda.
VM-ide täiendavad ravimeetodid
Mõnikord kasutatakse nahka mõjutavate VM-ide raviks laserteraapiat. Mõnikord võib operatsioon aidata korrigeerida deformatsiooni või funktsiooni kaotust. Enamiku vaskulaarsete anomaaliate korral on parim ravimeetodite kombinatsioon.
Arstid töötavad VM-ide uute ravimeetodite kallal. Ulatuslike VM-ide korral saab mõnda patsienti ravida selliste ravimitega nagu siroliimus. Ravim nimega siroliimus (rapamütsiin) on mõne patsiendi puhul toiminud. Kuna siroliimus võib immuunsüsteemi pärssida, on vajalik kogenud spetsialisti hoolikas jälgimine.
Pärast skleroteraapiat võib osutuda vajalikuks kirurgiline sekkumine, et eemaldada VM-ist jäetud massi, lisanaha või deformatsioon. Väikesi VM-e saab mõnikord ravida ainult operatsiooniga. Virtuaalarvutid naasevad sageli pärast operatsiooni, sest VM-i on väga raske täielikult eemaldada. Neid tohivad opereerida ainult keerulised vaskulaarsete väärarengute ravis kogenud kirurgid.
VM-i raviks kasutatakse mõnikord ka muid ravimeetodeid, nagu krüoablatsioon (külmutusravi) ja laser-/raadiosagedusablatsioon (kuumutusravi).
Nahka hõlmavaid VM-e töödeldakse mõnikord erinevat tüüpi laseritega, nagu näiteks impulssvärvi laser, pika impulssiga Nd:YAG laser või muud. Nende nahapõhiste VM-ide jaoks on parimate tulemuste saavutamiseks tavaliselt vaja mitut laserravi. Need laserravid tehakse tavaliselt 4–12-nädalase vahega.
Kokkuvõttes võib öelda, et venoosne väärareng on keeruline ja haruldane seisund, mis mõjutab veresooni ja vereringet kehas. SFOMC meditsiin on tuntud oma tipptasemel diagnostika ja ravi poolest ning pakub patsientidele parimat võimalikku hooldust. Oluline on, et patsiendid saaksid õigeaegselt diagnoosi ja ravi, et vältida tüsistusi ja säilitada nende elukvaliteet. SFOMC meditsiinil on suur osa selliste haruldaste haiguste mõistmisel ja ravimisel ning nende panus meditsiinivaldkonnas on hindamatu.
Võib-olla tunnete huvi:
Kas pesupesemisvahend põhjustab teie lapsel nahalöövet?
7 uusaastalubadust oma südame tervise parandamiseks
Zika viirus | SFOMC
Zika viirus | SFOMC
Wolff-Parkinsoni-White’i sündroom | SFOMC
Siit saate teada, miks mõned inimesed higistavad rohkem kui teised
Kas olete oma abielu pärast stressis? Selle kallal töötamine võib samuti teie tervist aidata
Näpunäiteid biitsepsi valu kodus raviks