ACL-i pisarad on ühine vigastus lastel, eriti aktiivsetel noortel sportlastel. Need pisarad tekivad, kui põlv liigub valesti või vigastuse tagajärjel tugevasti väänav. SFOMC meditsiin on tuntud oma tipptasemel ortopeediliste teenuste poolest, sealhulgas ACL-i pisarate ravimisel lastel. Nende kogenud spetsialistid pakuvad individuaalset lähenemist igale patsiendile, aidates neil tagasi jõuda oma täisvõimekuseni. Olge muretu, kui teie laps kannatab ACL-i pisarate all, sest SFOMC meditsiin pakub parimat ravi ja hooldust.
Eesmise ristatisideme (ACL) vigastuste ravi lastel on kasvuplaadid keerulised. Siiski on ACL-i raviks mitmeid mittekirurgilisi ja kirurgilisi lahendusi, ilma et see mõjutaks lapse põlve kasvu.
Mida peate teadma
- ACL-i vigastused on muutunud lastel ja teismelistel üha tavalisemaks ning tüdrukutel on nende tõenäosus suurem kui poistel.
- Lapsed võivad ACL-i vigastada spordi ja muude tegevuste ajal, mis hõlmavad järsku peatumist, kiiret suunamuutust, hüppamist ja sarnaseid liigutusi, mis koormavad põlve.
- Kasvuplaatide olemasolu on peamine erinevus ACL-i vigastuste ja nende ravi vahel lastel ja täiskasvanutel.
- Tehnoloogia ja kirurgiliste lähenemisviiside arengu tõttu ei ole enam vaja operatsiooni edasi lükata, kuni laps on kasvanud. Tegelikult võib operatsiooni edasilükkamine põhjustada rohkem põlvekahjustusi, sealhulgas meniski kõhre rebendeid ja muid kõhre vigastusi.
Mis on ACL-i pisarad lastel ja kuidas need tekivad?
Kui lapsed kasvavad, muutuvad nad aktiivsemaks ja võivad vigastada oma eesmist ristuvat sidet (ACL), mis mängib olulist rolli põlve liikumises ja stabiilsuses.
ACL-i nikastused ja rebendid on ühed levinumad põlvevigastused ning võivad esineda lastel, teismelistel ja täiskasvanutel. Viimastel aastakümnetel on nooremate inimeste seas sagenenud ACL-i vigastused.
Kõige sagedasem ACL-i vigastuse tüüp on täielik ACL-i rebend – side eraldub kaheks tükiks või rebeneb luu küljest lahti. ACL-i vigastustega kaasnevad sageli põlve teiste osade vigastused, nagu meniski rebendid ja vigastused ning muude kõhrede ja sidemete kahjustused.
Anatoomia ja mehaanika erinevuste tõttu on tüdrukutel kaks kuni kaheksa korda suurem tõenäosus ACL-i rebenemiseks kui poistel.
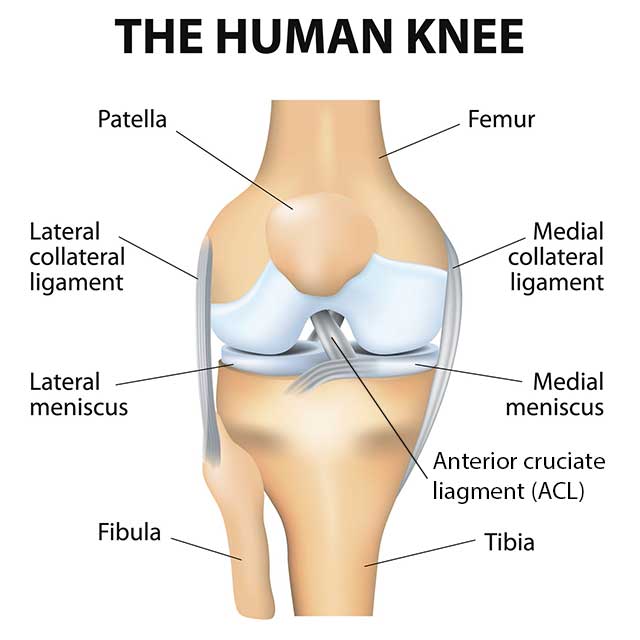
Põlve anatoomia
Kuidas saab laps ACL-i rebida?
ACL-i vigastused tekivad tavaliselt siis, kui lapsed mängivad sporti, nagu jalgpall, korvpall või jalgpall, või osalevad muudes tegevustes, mis suurendavad põlve stressi. Laps võib ACL-i vigastada mitmel viisil, sealhulgas:
- Hüppest valesti maandumine.
- Pöörlemine ühe jalaga kindlalt istutatud või järsult suunda muutes.
- Jooksmise ajal järsk peatumine või aeglustumine.
- Otsene kontakt või löök põlvega, nt kiiver põlve vastu jalgpallimängu ajal.
ACL vigastused | Küsimused ja vastused dr Jay Leega
Video esitamine: vaadake edasi

Kas laste ACL-i vigastused erinevad täiskasvanute ACL-i vigastustest?
Lapse keha ei ole lihtsalt täiskasvanu keha väiksem versioon. Nende kahe vahel on anatoomilisi ja muid erinevusi, mis võivad mõjutada vigastuse raskust ja ravi lähenemisviisi.
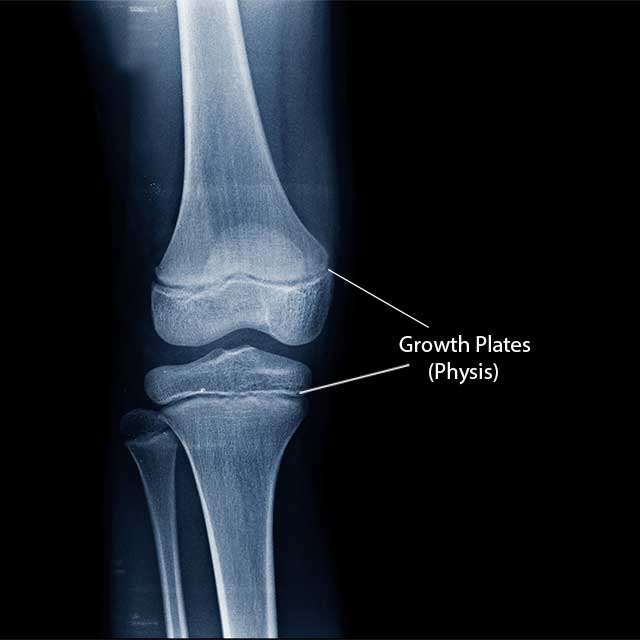
Peamine erinevus on kasv. Kasvavatel lastel on pikkade luude otsas piirkond, mida nimetatakse physisiks (kasvuplaat), mis võimaldab luudel kasvada. See piirkond on haavatav nii vigastuse kui ka ravi ajal, kuna ACL kinnitub reie- ja sääreluude otstesse. Füüsise luumurd on haruldane, kuid see on üks tegureid, mis võib muuta ACL-i vigastuse lapsel raskemaks kui täiskasvanul. Sagedamini vigastatakse füüsis, kui kasutatakse standardseid täiskasvanute kirurgilisi meetodeid ACL-i raviks lastel. Kirurgiatehnikaid tuleks muuta, et aidata tagada, et ravi ei mõjutaks lapse kasvu.
Muud kaalutlused hõlmavad ACL-i rebendiga kaasnevate vigastuste paranemispotentsiaali. Noorematel lastel on meniskil suurem verevool, seega on paranemispotentsiaal suurem kui täiskasvanutel. Lastel tuleks rebenenud meniski parandada, mitte eemaldada. Luu külge kinnitatud kõhre luumurrud paranevad ka lastel tõenäolisemalt ja seetõttu tuleks need parandada. Nii meniski kui ka kõhre säilitamine võib aidata vältida varajast artriiti ACL-i vigastustega lastel.
See lapse põlve röntgenülesvõte näitab kasvuplaadi (füüsise) asukohta.
Millised on ACL-i vigastuse sümptomid lapsel?
Mõned sümptomid ilmnevad vigastuse ajal ja teised jätkuvad aja jooksul. Sümptomite hulka kuuluvad:
- Kohene valu või muu tunne põlves.
- Plõksuv või põksuv heli.
- Turse põlve ümber 24 tunni jooksul pärast vigastust.
- Võimetus mängida edasi.
- Täieliku liikumisulatuse kaotus põlves.
- Ebastabiilsus kõndimisel.
- Suutmatus põlvele kaalu tõsta.
Mida peaksin tegema, kui kahtlustan, et mu lapsel on ACL-i vigastus?
Kui laps või teismeline on saanud põlvevigastuse, võite võtta kohe järgmised sammud.
- Lõpetage tegevus või sport ja laske lapsel puhata.
- Ebamugavustunde leevendamiseks jäätage põlve.
- Mähkige põlv elastse sidemega või kompressioonmähisega, et tekitada tihendus.
- Turse vähendamiseks tõstke põlv üle padja.
- Vajadusel andke lapsele käsimüügis olevaid valuvaigisteid.
Mitte kõik põlvevigastused ei põhjusta ACL-i rebendeid. Ainult meditsiinitöötajad saavad probleemi diagnoosida.
Millal pöörduda arsti poole
Külastage an kiirabi kliinikusse või kiirabisse kui:
- Lapsel on tugev valu ja turse.
- Jalg muutub siniseks ja tunneb külma.
- Põlv näeb välja painutatud või keerdunud.
Selle visiidi ajal tuvastavad arstid või välistavad sellised tõsised vigastused nagu nihestus, luumurd või sektsiooni sündroom.
Konsulteerige a lastearst kui lapse vigastus ei reageeri esmaabile või kui seisund halveneb. Lastearst võib vigastuse diagnoosimiseks läbi viia füüsilise läbivaatuse ja tellida röntgeni- või MRI-d.
Kohtuge a lasteortopeedia või spordimeditsiini spetsialist kui lastearst kahtlustab või diagnoosib ACL-i rebendit. Need spetsialistid saavad vigastust täiendavalt hinnata ja soovitada ravivõimalusi.
Kuidas diagnoositakse lastel ACL-i pisaraid?
Arst võib lapse ACL-i rebenemise diagnoosimiseks kasutada mõnda või kõiki neid meetodeid:
- Füüsiline eksam mis võrdleb vigastatud põlve tervega, otsides erinevusi välimuses, asendis ja funktsioonis. Arst kasutab tõenäoliselt Lachmani testi, mis otsib põlve luude ebanormaalset liikumist.
- röntgen kasutatakse teiste vigastuste välistamiseks, millel võivad olla ACL-i rebendiga sarnased sümptomid, näiteks luumurrud.
- MRI kasutatakse ACL-i kahjustuse kinnitamiseks ja muude vigastuste nägemiseks.
Röntgen- ja magnetresonantstomograafia võivad samuti aidata arstidel hinnata kasvuplaate ja näha, kui palju kasvu on lapsel alles.
Millised on laste ACL-i rebendi ravivõimalused?
Lasteortopeedi spetsialist saab hinnata lapse seisundit ja koostada kohandatud raviplaani. Peamine tegur ravimeetodi valimisel on kindlaks teha, kas vigastus on põhjustanud põlve lõtvust (lõtvust) ja ebastabiilsust.
Laste ACL-i pisarate ravivõimalused hõlmavad füsioteraapiat, kinnitusi, aktiivsuse muutmist ja ACL-i operatsiooni. Põhjaliku lähenemisviisi pakkumiseks võib raviplaan sisaldada mittekirurgiliste ja kirurgiliste võimaluste kombinatsiooni.
Mittekirurgilised lähenemisviisid
Lapsed, kellel on osalised ACL-i pisarad, ja need, kes on vähem aktiivsed ja kes osalevad vähem nõudlikes tegevustes, saavad ACL-i vigastuse ravimiseks kasu mittekirurgiliste võimaluste kombinatsioonist, näiteks:
- Tegevuse muutminemis hõlmab suure intensiivsusega tegevuste vältimist, mis nõuavad kiiret, pöörlevat liikumist, paljusid mänguväljaku tegevusi ja muid spordialasid peale jooksmise, ujumise ja rattasõidu.
- Immobiliseerimine põlvetoega põlve kaitsmiseks ebastabiilsuse eest.
- Taastusharjutused ja füsioteraapia aidata taastada põlvefunktsiooni ja vähendada tulevaste pisarate riski.
Kuid uuringud näitavad, et kui põlv on lõtv ja ebastabiilne, võib mittekirurgiline ravi põhjustada täiendavaid kahjustusi, nagu meniski ja muu kõhre vigastus ning varajane osteoartriit.
Kuidas teada saada, kas teie laps vajab ACL-i operatsiooni
Ortopeediline kirurg võtab parima ravi määramisel arvesse lapse vanust, luustiku küpsust, aktiivsuse taset ja muid tegureid. Operatsiooni võib soovitada aktiivsetele lastele, kes osalevad regulaarselt spordis või muus füüsilises tegevuses ja nõuavad suuremat ACL-i.
Peamised tegurid, mis võivad operatsiooni nõuda, on järgmised:
- Tugev ja püsiv põlvevalu.
- Pärast mittekirurgilist ravi ei parane.
- Korduv põlve ebastabiilsuse tunne ja põlv annab igapäevatoimingutele järele.
- Täiendavad vigastused, nagu meniskirebendid, mis vajavad kirurgilist parandamist.
Mõnel juhul on esimese ravivalikuna soovitatav operatsioon. Kui varem soovitati oodata, kuni lapse kasvuplaadid sulguvad, et vältida kasvutüsistusi ja luude deformatsioone, siis uued uuringud näitavad, et ravi edasilükkamine võib pikas perspektiivis kahjustada. Operatsiooni edasilükkamise riskid hõlmavad meniski rebendeid ja kõhrekahjustusi, mis võivad viia varajase artriidi tekkeni. Kirurgilised tehnikad on arenenud, võimaldades ACL-i parandamist ilma kasvuplaatideta või minimaalselt.
ACL-i kirurgia lastele
Varem muutsid kirurgid täiskasvanutele mõeldud tehnikaid laste jaoks kasutamiseks. See tõi sageli kaasa rebenemise ja põlve täieliku stabiliseerimise ebaõnnestumise, tekitades tüsistusi ja kasvuhäireid.
Tänapäeval pakuvad uuenduslikud kirurgilised tehnikad noortele sportlastele ohutumat ACL-i rekonstrueerimist väiksema tüsistuste riskiga. Pediaatriline ACL-i operatsioon on kohandatud vastavalt lapse kasvule.
Enamikul juhtudel kasutatakse ACL-i rekonstrueerimise ajal uue ACL-i toimimiseks transplantaati. Üldiselt võib siirdeid võtta mujalt kehast või doonorilt. Uuringud näitavad, et lapsed saavad kasu transplantaatidest, mis kasutavad keha enda kudesid – doonori transplantaadid võivad lastel aja jooksul rebeneda. Laste ja teismeliste ACL-siirikutena kasutatavad tavalised koed hõlmavad reie kõõlust, nelipealihase kõõlust, põlvekedra kõõlust ja niudelihase riba.
Sõltuvalt laste ACL-i rebendi tüübist ja raskusastmest on ACL-i rekonstrueerimiseks mitu võimalust:
- Remont. Täielikke rebendeid, kus ACL on luu küljest lahti rebitud, saab mõnikord parandada ACL-i uuesti kinnitamise ja selle pinge taastamisega.
- Täiendus. Kui osa ACL-ist on endiselt kinni ja terve, saab seda täiendada ja tugevdada siirikuga, mis säilitab osa närvilõpmetest.
- Asenda. Kui ACL on parandamatult kahjustatud, saavad kirurgid kahjustatud koed puhastada ja asendada ACL transplantaadiga.
Kasvuplaadiga seotud ohutumad protseduurid
Traditsioonilise lähenemisega ACL-i rekonstrueerimisele puuritakse tunnelid läbi luu ja transplantaat kinnitatakse kruvidega, mis läbivad kasvuplaati. See loob luude ebaühtlase või kängumise ohu. Kasvuplaadi katkemise minimeerimiseks peavad kirurgid:
- Puurige tunneleid nurga all tänu sellistele edusammudele nagu sissetõmmatavad puuripead.
- Kasutage kruvidele alternatiive, näiteks õmbluspõhiseid kinnitussüsteeme.
- Vältige siirdeid, millel on luukomponent.
Kasvuplaati hõlmavad lähenemisviisid võivad sobida vanematele lastele, kes on enamasti kasvama läinud.
Kasvuplaati säästev ACL-i rekonstrueerimine
Lapsed, kellel on veel palju kasvu alles, võivad saada kasu ACL-i rekonstrueerimisest, mis ei mõjuta kasvuplaati. Rebenenud ACL-i asendamiseks viisil, mis ei sega lapse kasvu, on saadaval mitu kasvuplaati säästvat ACL-i rekonstrueerimise tehnikat. Peamised kirurgilised strateegiad keskenduvad:
- Transplantaadi kinnitamine ilma tunnelite puurimise ja kruvide paigaldamiseta. Seda saab saavutada, kasutades lapse iliotiibiaalset riba (IT), mis on kiuline kude, mis kulgeb mööda reie külge. IT-rihm on kinnitatud sääreluu külge veidi alla põlve. Kirurgid eraldavad IT-riba tüki, kinnitavad selle läbi ja ümber põlveliigese ning kinnitavad õmblustega reie- ja sääreluu külge. See lahendus ei taasta täielikult ACL-i anatoomiat, kuid on tõestatud, et see on täiskasvanueas vastupidav ja pakub põlvele rohkem tuge kui traditsioonilised ACL-ravid.
- Pooke kinnitamine viisil, mis ei ristuks kasvuplaadiga. Seda on võimalik saavutada, kui asetada pook ja seda kinnitav riistvara kasvuplaadi alla ja suunata puuritud tunnelid horisontaalsemalt. See protseduur asetab uue ACL-i algsele asukohale lähemale.
Pediaatriline ACL-kirurgia: mida oodata
ACL-i operatsioon on tavaliselt samal päeval toimuv protseduur, mis tähendab, et laps saab operatsiooni teha hommikul ja pärastlõunal koju minna. Laps peaks koolist puuduma umbes viis päeva, et kirurgilised lõikehaavad paraneksid ja valu taanduks.
- Ettevalmistus: Enne operatsiooni võib kirurg määrata lapsele füsioteraapiat, et tugevdada põlve ümbritsevaid lihaseid ja treenida jäikust, mis mõlemad aitavad taastumisel.
- Kirurgia: Operatsioon viiakse läbi, kui laps magab anesteesia all. Kirurgid kasutavad tavaliselt minimaalselt invasiivseid artroskoopilisi lähenemisviise, mis tähendab, et ühe suure sisselõike asemel on paar väiksemat sisselõiget.
- Pärast operatsiooni: Mõni nädal pärast operatsiooni kannab laps põlvetuge ja kasutab karkusid. Kudede paranemiseks võib olla vaja jalga perioodiliselt tõsta ja jääle panna. Kirurg määrab valu vähendamiseks ravimid.
- Taastusravi: Füüsiline teraapia algab mõne päeva pärast taastumist. Harjutused keskenduvad põlve tugevuse ja painduvuse taastamisele. Füsioterapeut töötab välja kohandatud hooldusplaani, mis sisaldab eesmärkide seadmist, põlvefunktsiooni pidevat hindamist, kohandatud harjutusi ja soovitusi selle kohta, millal alustada kaalu kandmist ja kehalise aktiivsuse suurendamist.
- Pikaajaline taastumine: Üldiselt on ACL-i operatsioon väga edukas põlve stabiilsuse taastamisel ja lapse naasmisel selle tegevuse juurde, mille käigus vigastus tekkis. Noored sportlased naasevad tavaliselt kergete spordialade treeningute juurde kuus kuud pärast operatsiooni ja täisspordi juurde üheksa kuud pärast operatsiooni. Arst võib soovitada põlvetugede kandmist sportimise ajal veel paar aastat.
- Järelhooldus: Kasvuhäirete puudumise tagamiseks pöörduvad paljud patsiendid iga-aastastele kontrollvisiitidele kuni kasvuplaatide sulgumiseni.
ACL-i taastusravi SFOMC lastehaiglas | Küsimused ja vastused koos Kimberley Carsoniga, PT
Video esitamine: vaadake edasi

ACL-i pisarate ennetamine lastel
Kuigi mõnda vigastust ei saa alati ära hoida, on sageli võimalusi riski vähendamiseks. ACL vigastuste ennetamine nõuab sportlastelt, treeneritelt ja vanematelt igakülgset pingutust – eriti noorte sportlaste puhul, kes alles õpivad oma piire tundma. Kuna enam kui 70% ACL-i vigastustest on kontaktivabad vigastused, võib ennetav lähenemine treeningule midagi muuta ja hoida lapsed mängus.
Treeningprogrammid vigastuste riski vähendamiseks keskenduvad jõu, tasakaalu, koordinatsiooni ja lihaste kontrolli parandamisele, samuti olenevalt spordialast õige kehamehaanika harjutamisele. Laps õpib õigeid jooksu-, hüppe- ja maandumisvõtteid, et tugevdada puusi, südamikku ja reielihaseid.
Lapsi tuleks julgustada treenima ja mängima erinevaid spordialasid, et treenida mitut lihasgruppi ja piirata mis tahes piirkonna ülekoormust.
Tervisliku eluviisi soodustamine heade harjumuste, tasakaalustatud toitumise, tervisliku kehakaalu ja hea südame-veresoonkonna tervise kombinatsiooni kaudu võib samuti aidata vähendada vigastuste riski.
Korduvate vigastuste ennetamine
Lastel, kellel on ACL-i rebend, on suurem risk saada teine ACL-rebend samas või vastaspõlves. Kuigi viiel lapsel kuuest ei ole enam kunagi ACL-i probleeme, saab üks kuuest lapsest veel ühe ACL-i vigastuse.
Pärast ACL-i rebendit ja operatsiooni on oluline oodata, kuni põlv on täielikult taastunud, umbes üheksa kuu jooksul, enne kui naasete eelmisele aktiivsuse tasemele. Pikas perspektiivis on oluline säilitada ACL-i taastusravist saadud tugevus ja konditsioon mõlemas põlves.
Kokkuvõttes võib öelda, et ACL-i pisarad on lastel haruldased, kuid neid võib siiski ette tulla, eriti sporditegevuste käigus. SFOMC meditsiin on tunnustatud oma tipptasemel ravi ja uuringute poolest ning nende spetsialistid on hästi varustatud lapsepõlves esinevate vigastuste diagnoosimise ja ravimisega. Oluline on jälgida lapse kaebusi ja võtta neid tõsiselt, et vältida tõsiseid tagajärgi tulevikus. Tõhus ravi ja taastusravi aitavad lastel naasta aktiivsele elustiilile kiiremini ja ohutumalt.
Võib-olla tunnete huvi:
Kas pesupesemisvahend põhjustab teie lapsel nahalöövet?
7 uusaastalubadust oma südame tervise parandamiseks
Zika viirus | SFOMC
Zika viirus | SFOMC
Wolff-Parkinsoni-White’i sündroom | SFOMC
Siit saate teada, miks mõned inimesed higistavad rohkem kui teised
Kas olete oma abielu pärast stressis? Selle kallal töötamine võib samuti teie tervist aidata
Näpunäiteid biitsepsi valu kodus raviks