Perifeersete arterite haigus (PAD) – see on salakaval seisund, mis kimbutab miljoneid inimesi üle kogu maailma, mõjutades nende elukvaliteeti ja tervist. PAD avaldub siis, kui keha arterid ahenevad, piirates verevoolu ja tekitades sageli valu ning väsimust alajäsemetes. Varajase äratundmine ja efektiivne ravi on võtmetähtsusega. Järgnev tekst annab ülevaate PAD iseloomulikest sümptomitest, diagnostikavõimalustest ja kaasaegsetest ravimeetoditest, mis aitavad parandada patsientide elukvaliteeti ja ennetada ohtlikke tüsistusi.
Perifeersete arterite haigus ehk PAD on naastude (rasvad ja kolesterool) kogunemine jalgade või käte arteritesse. See muudab teie vere hapniku ja toitainete transportimise nende piirkondade kudedesse raskemaks. PAD on pikaajaline haigus, kuid seda saab parandada treenides, vähem rasva süües ja tubakatoodetest loobudes.
Ülevaade
Mis on perifeersete arterite haigus?
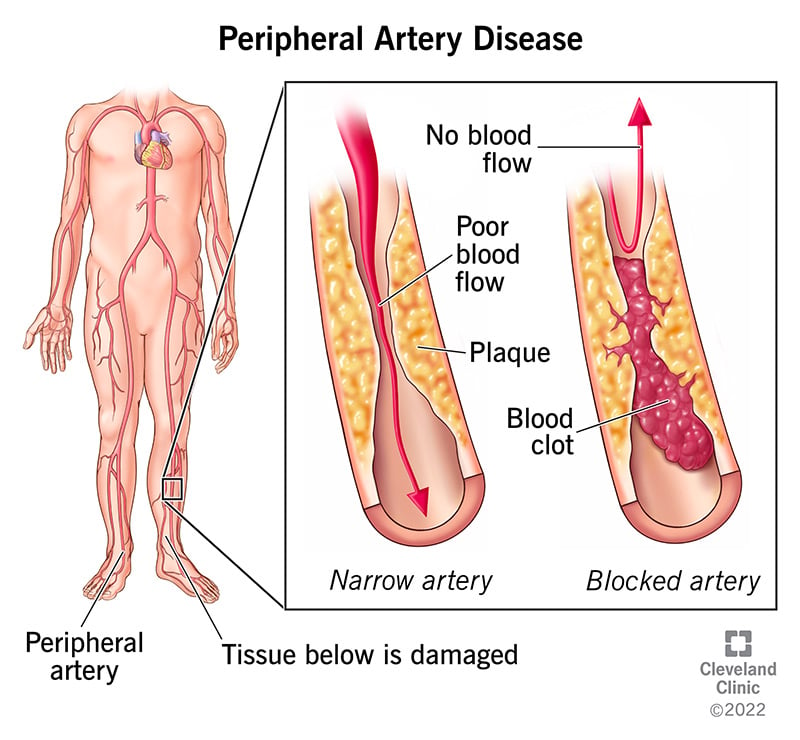
Perifeersete arterite haigus (PAD) on naastude kogunemine teie jalaarteritesse. Teie jalaarterid kannavad hapnikku ja toitaineterikast verd teie südamest teie kätele ja jalgadele. Selle muud nimetused on perifeersete veresoonte haigus või perifeersete arterite haigus.
Õõnestorude kujuga arteritel on sile vooder, mis takistab vere hüübimist ja soodustab püsivat verevoolu. Kui teil on perifeersete arterite haigus, moodustub teie arterite seintesse järk-järgult naast (mis koosneb rasvast, kolesteroolist ja muudest ainetest). Aeglaselt ahendab see teie artereid. Seda naastu nimetatakse ka ateroskleroosiks.
Paljud naastude ladestused on väljast kõvad ja seest pehmed. Kõva pind võib praguneda või rebeneda, võimaldades trombotsüütidel (teie veres olevad kettakujulised osakesed, mis aitavad sellel hüübida) piirkonda sattuda. Naastu ümber võivad tekkida verehüübed, mis muudavad teie arteri veelgi kitsamaks.
Kui hambakatt või tromb ahendab või blokeerib teie artereid, ei pääse veri läbi elundite ja muude kudede toitmiseks. See põhjustab ummistuse all olevate kudede kahjustusi – ja lõpuks surma (gangreeni) –. See juhtub kõige sagedamini teie varvaste ja jalgadega.
PAD võib mõnel inimesel kiiremini halveneda kui teistel. Paljud muud tegurid on olulised, sealhulgas see, kus teie kehas hambakatt moodustub, ja teie üldine tervis.
Kui levinud on perifeersete arterite haigus?
PAD on levinud, mõjutades 8–12 miljonit ameeriklast. Siiski ei diagnoosi tervishoiuteenuse osutajad mõnikord piisavalt PAD-i ega ravi. Tõenäoliselt on tegelikud numbrid suuremad.
Kuidas perifeersete arterite haigus mu keha mõjutab?
PAD-i tüüpilist sümptomit nimetatakse lonkamiseks, meditsiiniline termin, mis tähistab jalavalu, mis algab kõndimisest või treeningust ja kaob puhata. Valu tekib seetõttu, et teie jalalihased ei saa piisavalt hapnikku.
PAD-i ohud ulatuvad kaugemale kõndimisraskustest. Perifeersete arterite haigus suurendab jalgade või jalgade mitteparaneva haavandi tekkimise ohtu. Raskekujulise PAD-i korral võivad need haavandid muutuda surnud kudede piirkondadeks (gangreen), mille tõttu on vaja eemaldada jalg või jalg.
Millised on perifeersete arterite haiguse staadiumid?
Tervishoiuteenuse osutajad saavad teie PAD-ile etapi määramiseks kasutada kahte erinevat süsteemi – Fontaine ja Rutherford. Fontaine’i etapid, mis on lihtsamad, on järgmised:
- I: asümptomaatiline (ilma sümptomiteta).
- IIa: kerge lonkamine (jalavalu treeningu ajal).
- IIb: mõõdukas kuni raske lonkamine.
- III: Isheemiline puhkevalu (jalgade valu puhkeasendis).
- IV: haavandid või gangreen.
Sümptomid ja põhjused
Mida peetakse perifeersete arterite haiguse esimeseks sümptomiks?
PAD-i esimene sümptom on tavaliselt valu, krambid või ebamugavustunne jalgades või tuharates (vahelduv lonkamine). See juhtub siis, kui olete aktiivne, ja kaob, kui puhkate.
Millised on perifeersete arterite haiguse tüüpilised sümptomid?
Perifeersete arterite haiguse sümptomiteks on:
- Põletav või valutav valu jalgades ja varvastes puhkamise ajal, eriti öösel lamades.
- Jahe jalgade nahk.
- Naha punetus või muud värvimuutused.
- Sagedasemad naha- ja pehmete kudede infektsioonid (tavaliselt jalgades või säärtes).
- Varba- ja jalahaavandid, mis ei parane.
Pooltel inimestel, kellel on perifeersete veresoonte haigus, ei esine mingeid sümptomeid. PAD võib koguneda elu jooksul. Sümptomid võivad ilmneda alles hilisemas elus. Paljude inimeste jaoks ilmnevad sümptomid alles siis, kui nende arter aheneb 60% või rohkem.
Rääkige tervishoiuteenuse osutajaga, kui teil on PAD-i sümptomid, et nad saaksid ravi alustada niipea kui võimalik. PAD-i varajane avastamine on oluline, et saaksite alustada õiget ravi enne, kui haigus muutub piisavalt tõsiseks, et põhjustada tüsistusi, nagu südameatakk või insult.
Millised on perifeersete arterite haiguse tüsistused?
Ilma ravita võivad PAD-iga inimesed vajada amputatsiooni – jala või jala (harvemini käe) osa või kogu eemaldamist, eriti inimestel, kellel on ka diabeet.
Kuna teie keha vereringesüsteem on omavahel seotud, võib PAD-i toime ulatuda kahjustatud jäsemest kaugemale. Inimestel, kellel on jalgade ateroskleroos, esineb seda sageli teistes kehaosades.
Mis on perifeersete arterite haiguse kõige levinum põhjus?
Ateroskleroos, mis areneb teie jalgade arterites – või harvemini kätes – põhjustab perifeersete arterite haigust. Nagu ateroskleroos teie südame- (koronaar-) arterites, põhjustab rasvanaastude kogunemine teie veresoonte seintes perifeersete veresoonte haigusi. Naastu kogunedes muutuvad teie veresooned aina kitsamaks, kuni need ummistuvad.
Millised on perifeersete arterite haiguse riskifaktorid?
Tubakatarbimine on PAD-i ja selle tüsistuste kõige olulisem riskitegur. Tegelikult on 80% PAD-iga inimestest inimesed, kes praegu suitsetavad või suitsetasid. Tubaka tarbimine suurendab PAD-i riski 400%. See toob kaasa ka PAD-i sümptomid peaaegu 10 aastat varem.
Võrreldes samaealiste mittesuitsetajatega on suitsetajatel ja PAD-iga inimestel suurem tõenäosus:
- Surma südameinfarkti või insulti.
- Nende jalgade möödaviiguoperatsioonidega on kehvemad tulemused.
- Tehke jäseme amputatsioon.
Olenemata teie soost on teil risk perifeersete arterite haiguse tekkeks, kui teil on üks või mitu järgmistest riskiteguritest:
- Tubakatoodete kasutamine (kõige tugevam riskitegur).
- Diabeedi põdemine.
- Olles 50-aastane ja vanem.
- Olles afroameeriklane.
- Isiklikus või perekonnas on esinenud südame- või veresoonkonnahaigusi.
- Kõrge vererõhk (hüpertensioon).
- Kõrge kolesteroolisisaldus (hüperlipideemia).
- Kõhu rasvumise olemasolu.
- Vere hüübimishäire olemasolu.
- Neeruhaigus (nii PAD riskifaktor kui ka tagajärg).
Kuigi PAD on koronaararterite haigusest erinev seisund, on need kaks omavahel seotud. Inimestel, kellel on üks, on tõenäoliselt ka teine. PAD-ga inimesel on suurem risk koronaararterite haiguse, südameataki, insuldi või mööduva isheemilise ataki (miniinsult) tekkeks kui perifeersete arterite haiguseta inimestel. Südamehaigusega inimesel on 1:3 tõenäosus jalgade perifeersete arterite haiguseks.
Pole üllatav, et neil kahel haigusel on ka mõned ühised riskitegurid. Seda seetõttu, et need riskitegurid põhjustavad teie käte ja jalgade arterites samu muutusi nagu südamearterites.
Diagnoos ja testid
Kuidas perifeersete arterite haigust diagnoositakse?
Teenuseosutaja viib läbi füüsilise läbivaatuse ja vaatab läbi teie haigusloo ja riskifaktorid. Nad võivad tellida mitteinvasiivseid teste, et aidata diagnoosida PAD-i ja määrata selle raskusastet. Kui teil on veresoone ummistus, võivad need testid aidata seda leida.
- Hüppeliigese-õlavarre indeks (ABI).
- Pulsi helitugevuse salvestamine (PVR).
- Vaskulaarne ultraheli.
Arterite ummistuste tuvastamiseks võite vajada ka invasiivset testi, mida nimetatakse angiogrammiks.
Juhtimine ja ravi
Kas perifeersete arterite haigust saab tagasi pöörata?
Jah. Mõned uuringud on näidanud, et saate perifeersete vaskulaarsete Haiguste sümptomeid muuta treeningu ning kolesterooli ja vererõhu kontrolli all hoidmisega.
Varase diagnoosimise, elustiili muutmise ja raviga saate peatada PAD-i süvenemise. Kui arvate, et teil on risk PAD-i tekkeks või teil võib see haigus juba olla, pidage nõu oma esmatasandi arsti, vaskulaarmeditsiini spetsialisti või kardioloogiga, et saaksite kohe alustada ennetus- või raviprogrammiga.
Kuidas ravitakse perifeersete arterite haigust?
Elustiili muutused, ravimid ja protseduurid võivad PAD-i ravida.
Perifeersete arterite Haiguste ravi kaks peamist eesmärki on:
- Kardiovaskulaarsete sündmuste riski vähendamine.
- Elukvaliteedi parandamine, leevendades kõndimisel tekkivat valu.
Elustiili muutused
PAD-i ravi algab elustiili muutmisega, et vähendada oma riskitegureid. Muudatused, mida saate oma seisundi haldamiseks teha, hõlmavad järgmist:
- Lõpetage tubakatoodete kasutamine. Küsige oma tervishoiuteenuse osutajalt suitsetamisest loobumise programmide kohta.
- Sööge tasakaalustatud toitu, milles on palju kiudaineid ning vähe kolesterooli, rasva ja naatriumi. Piirake rasva 30% -ni oma päevasest kalorikogusest. Küllastunud rasvad ei tohiks moodustada rohkem kui 7% teie kalorikogusest. Vältige transrasvu, sealhulgas tooteid, mis on valmistatud osaliselt hüdrogeenitud ja hüdrogeenitud taimeõlidest.
- Harjutus. Alustage regulaarset treeningprogrammi, näiteks kõndimist. Kõndimine võib aidata PAD-i ravimisel. Inimesed, kes kõnnivad regulaarselt, võivad pikendada vahemaad, mida nad suudavad kõndida, enne kui jalad haiget teevad.
- Hallake muid terviseseisundeidnagu kõrge vererõhk, diabeet või kõrge kolesteroolitase.
- Hoidke oma stressitase madalal. Treening, jooga ja meditatsioon võivad selles aidata.
- Harjutage head jala- ja nahahooldust nakkuse vältimiseks ja tüsistuste riski vähendamiseks.
Ravimid
Ravimid võib aidata teid selliste seisundite korral nagu kõrge vererõhk (antihüpertensiivsed ravimid), kõrge kolesteroolitase (statiinravimid) ja diabeet. Need ravimid ravivad PAD-i riskitegureid ja vähendavad insuldi ja südameataki riski.
Teie tervishoiuteenuse osutaja võib välja kirjutada trombotsüütidevastaseid ravimeid, nagu aspiriin või klopidogreel. Samuti võivad nad teie kõndimiskauguse parandamiseks välja kirjutada tsilostasooli. See ravim aitab vahelduva lonkamisega inimestel treenida kauem, enne kui neil tekib jalavalu.
Juhendatud treeningprogrammid
Järelevalvega treeningprogramm parandab teie jalgade valu sümptomeid kõndimisel, võimaldades teil kõndida kaugemale. Struktureeritud programm hõlmab tavaliselt jooksulindil kõndimist järelevalve all vähemalt kolm korda nädalas.
PAD-iga inimesed peaksid ka kodus kõndima iga päev kokku vähemalt 30–60 minutit. Tavalist retsepti nimetatakse “Start/Stop” harjutuseks:
- Kõndige, kuni ebamugavustunne saavutab mõõduka taseme ja seejärel peatu.
- Oodake, kuni ebamugavustunne kaob täielikult.
- Hakka uuesti kõndima.
Minimaalselt invasiivsed või kirurgilised ravimeetodid
Mõnel raskema PAD-iga inimesel võib jalavalu põhjustada igapäevaelus probleeme isegi pärast mõnekuulist treeningut ja ravimeid. Raskematel juhtudel peavad inimesed rahuolekus valu leevendamiseks või haava paranemiseks parandama oma verevarustust.
Täiustatud PAD, mis põhjustab tugevat valu ja piiratud liikumisvõimet, võib vajada endovaskulaarset (minimaalselt invasiivset) või kirurgilist ravi. Mõned südamehaiguste ravimeetodid ravivad ka perifeersete arterite haigusi, sealhulgas:
- Angioplastika.
- Stendid.
- Perifeersete arterite šunteerimise operatsioon.
- Aterektoomia.
PAD-ravi tüsistused
Kui teil tekivad need probleemid pärast protseduuri, võtke ühendust oma tervishoiuteenuse osutajaga. Need võivad olla infektsiooni või muude tüsistuste tunnused.
- Turse, verejooks või valu kohas, kus kateeter läks teie nahka.
- Valu rinnus.
- Õhupuudus.
- Palavik või külmavärinad.
- Pearinglus.
- Jalgade turse.
- Kõhuvalu.
- Avanev sisselõige.
Kui kaua kulub perifeersete arterite haiguse ravist taastumine?
Olenevalt ravist võite veeta haiglas ühe või mitu ööd. Aterektoomiast taastumiseks võib kuluda vaid paar päeva. Kuid teil on vaja nädal pärast angioplastikat. Perifeersete arterite šunteerimise operatsioonist täielik taastumine võib võtta kuus kuni kaheksa nädalat.
Ärahoidmine
Kuidas ma saan vähendada perifeersete arterite haiguse riski?
Teadmine, et teil on PAD-i riskitegureid, võib teid motiveerida seda ennetama. Sama nõuanne südame tervise hoidmiseks kehtib ka vereringe eest hoolitsemise kohta:
- Hallake oma kaalu.
- Sööge madala rasvasisaldusega ja madala suhkrusisaldusega dieeti, mis sisaldab iga päev vähemalt viit portsjonit värskeid puu- ja köögivilju.
- Ärge kasutage tubakatooteid.
- Arsti nõusolekul treenige enamikul nädalapäevadel vähemalt 30 minutit päevas.
Kui teil on südamehaigus, peaksite oma tervishoiuteenuse osutajaga arutama oma PAD-i riskitegureid. Teatage kõikidest sümptomitest, nagu valu, nõrkus või tuimus jalgades.
Väljavaade / prognoos
Mida oodata, kui mul on perifeersete arterite haigus?
Nagu enamik terviseseisundeid, on PAD paremini ravitav, kui tervishoiuteenuse osutaja tuvastab selle varakult. Perifeersete veresoonte haigus progresseerub erineva kiirusega. See sõltub paljudest teguritest, sealhulgas sellest, kus naast teie kehas tekkis, ja teie üldisest tervisest.
Perifeersete arterite haiguse väljavaade
Perifeersete arterite haigus on seisund, mis teil on kogu ülejäänud eluks. Kuigi PAD-i vastu ei saa ravida, saate sellega hakkama. Saate aidata vältida perifeersete veresoonte Haiguste progresseerumist mitmel viisil:
- Ei kasuta tubakatooteid.
- Regulaarselt treenides.
- Rasva piiramine ja tervisliku toitumise järgimine.
- Riskitegurite, nagu diabeet, kõrge kolesterool ja kõrge vererõhk, juhtimine.
Koos elamine
Kuidas ma enda eest hoolitsen?
Mitteparanevate haavandite vältimiseks on oluline oma jalgade eest korralikult hoolt kanda. PAD-iga inimeste jalahooldus sisaldab:
- Kandke mugavaid, sobivalt istuvaid kingi.
- Kontrollige oma jalgu iga päev villide, sisselõigete, pragude, kriimustuste või haavandite suhtes. Kontrollige ka punetust, suurenenud kuumust, sissekasvanud varbaküünte, konnasilmade ja kalluste esinemist.
- Ei oota väiksema jala- või nahaprobleemi ravi.
- Hoides jalad puhtad ja hästi niisutatud. (Ärge niisutage lahtise haavandiga piirkonda.)
- Varbaküünte lõikamine pärast vannitamist, kui need on pehmed. Lõika need otse risti ja silu küüneviiliga.
Mõnel juhul võib teie tervishoiuteenuse osutaja suunata teid jalaarsti (jalaekspert) juurde spetsialiseeritud jalahoolduseks – eriti kui teil on diabeet. Jalaarst aitab teid konnasilmade, nahapõletike või muude jalaprobleemide korral.
Millal peaksin pöörduma oma tervishoiuteenuse osutaja poole?
Võtke ühendust oma tervishoiuteenuse osutajaga, kui:
- Saage oma jala haavandisse halb infektsioon. Nakkus võib laieneda teie lihastesse, kudedesse, verre ja luudesse. Kui teie infektsioon on raske, peate võib-olla minema haiglasse.
- Ei saa piisavalt ringi kõndida, et tavapärast tegevust teha.
- Kui puhkate, tunnete jalgades valu. See on märk halvast verevoolust.
Millal peaksin kiirabisse minema?
Hankige viivitamatult abi, kui te ei tunne ega liiguta oma jalga või kui see erineb teie teise jala nahavärvist. See tähendab, et olete ilma hoiatuseta kaotanud oma jala verevoolu.
Milliseid küsimusi peaksin oma arstilt küsima?
- Kas ma vajan ravimeid, et vähendada PAD-i riski?
- Kui kaugele peaksin kõndima, kui käivitan kõndimisprogrammi?
- Kas ma vajan perifeersete veresoonte Haiguste korral kirurgilisi protseduure?
Teil on võimalik elustiili muutes vältida perifeersete arterite haigust (PAD) või hoida seda süvenemast. Pidage kõik oma tervishoiuteenuse osutaja ja veresoonte spetsialistiga kokkulepitud kohtumised kinni ning võtke nende poolt välja kirjutatud ravimeid kõigi teie haigusseisundite korral. PAD-i tüsistuste hoiatusmärkide tundmine aitab teil ka teada, millal abi küsida.
Kokkuvõttes on oluline märkida, et perifeersete arterite haigus (PAD) on tõsine terviseseisund, mis nõuab tähelepanu ja adekvaatset ravi. PAD sümptomid, nagu jalavalu kõndimisel, võivad märkimisväärselt mõjutada elukvaliteeti. Õigeaegne diagnoosimine ja ravimeetodite, sealhulgas elustiili muutuste, ravimite ja vajadusel kirurgiliste protseduuride kasutamine võivad haiguse progresseerumist aeglustada ja sümptomeid leevendada. Patsientide teadlikkus ja proaktiivne suhtumine oma tervisesse on PAD-i efektiivse ravi ja ennetuse võtmetegurid.
Võib-olla tunnete huvi:
Kas pesupesemisvahend põhjustab teie lapsel nahalöövet?
7 uusaastalubadust oma südame tervise parandamiseks
Zika viirus | SFOMC
Zika viirus | SFOMC
Wolff-Parkinsoni-White’i sündroom | SFOMC
Siit saate teada, miks mõned inimesed higistavad rohkem kui teised
Kas olete oma abielu pärast stressis? Selle kallal töötamine võib samuti teie tervist aidata
Näpunäiteid biitsepsi valu kodus raviks