Neeruvähk on tõsine haigus, mis mõjutab paljusid inimesi üle maailma. SFOMC meditsiin on üks juhtivaid haiglaid neeruvähi diagnoosimisel ja ravimisel. Nende eksperdid on spetsialiseerunud uusimatele diagnostikameetoditele ja raviplaanidele, mis aitavad patsiente võidelda selle tõsise haiguse vastu. Lisaks sellele pakub SFOMC meditsiin ka tuge patsientidele ja nende peredele, et nad tunneksid end hoituna ja toetatuna terve protsessi vältel. Neeruvähk ei pea olema lause, ja SFOMC meditsiin aitab teil võidelda selle vastu.
Kas teil on diagnoositud neeruvähk?
Mõistame ärevust, mida neeruvähi diagnoos võib patsiendile ja tema perekonnale kaasa tuua. Kõige tähtsam, mida saab teha, on selle haiguse kohta teada saada ja kasutada kogenud arstide meeskonna abi.
Enamik neist avastatakse juhuslikult või juhuslikult, kuid mõned on agressiivsemad ja leitakse pärast selliseid sümptomeid nagu veri uriinis. 1/3 neeruvähkidest diagnoositakse pärast haiguse levikut teistesse organitesse.
Esimene samm on vähi ulatuse kindlaksmääramiseks “staadiumi” hindamine. Tavaliselt hõlmab see rindkere, kõhu ja vaagna kujutise saamist ning põhjalikku vereanalüüsi. Sõltuvalt sümptomitest ja esialgsete uuringute tulemustest tehakse luude skaneerimine ja aju hinnangud. Neeruvähi oletatav diagnoos tehakse radiograafia (CT või MRI) ja biopsia põhjal mitte alati sooritatud.
PET-skaneeringuid tehakse harva, kuna neil puudub tundlikkus neeruvähi tuvastamiseks.
Neeru sees olev neerukasvaja
“Väike” neerukasvaja (<4 cm)
Üha sagedamini avastame neid “väikesi” neerukasvajaid ultraheli, CT-skannimise ja MRI suurenenud kasutamise tõttu. Tavaliselt avastatakse need juhuslikult – teisisõnu tehakse patsiendile mitteseotud probleemi skaneerimine ja neerus leitakse kasvaja.
Mitte kõik kasvajad neerudes ei ole vähk!
Oluline on mitte segi ajada potentsiaalset neeruvähki neerutsüsti või muu healoomulise kahjustusega.
Tsüstid on vedelikuga täidetud struktuurid, mis ulatuvad “lihtsatest tsüstidest”, mis on healoomulised, kuni keerukamate tsüstideni, mis võivad olla vähkkasvajad. Tsüstid hinnatakse skaalal 1-4 (Bosnia klassifikatsioon).
Bosniak 1 ja 2 kahjustused on tõenäoliselt healoomulised, samas kui Bosnia 3 ja 4 kahjustused on tõenäolisemalt vähkkasvajad.
Neerude kasvu muudab kahtlaseks see, kui see näib olevat pildil tahke ja kui see “korjab” CT- või MRI-skaneerimisel kasutatava värvuse (nimetame seda täiustuseks). Seega on oluline omada kvaliteetset CT- või MRI-d intravenoosse kontrastainega ja lasta seda lugeda radioloogil ja uroloogil, kes on neerukasvajate eksperdid.
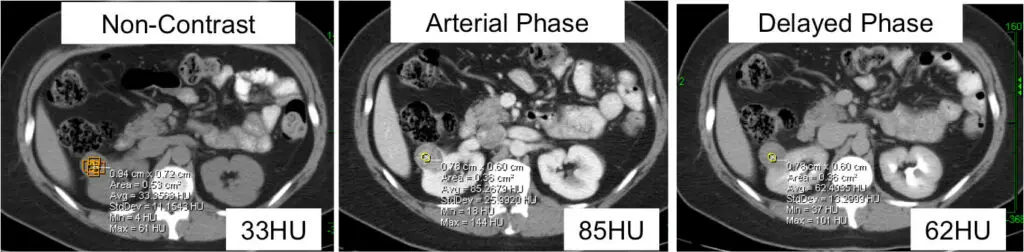
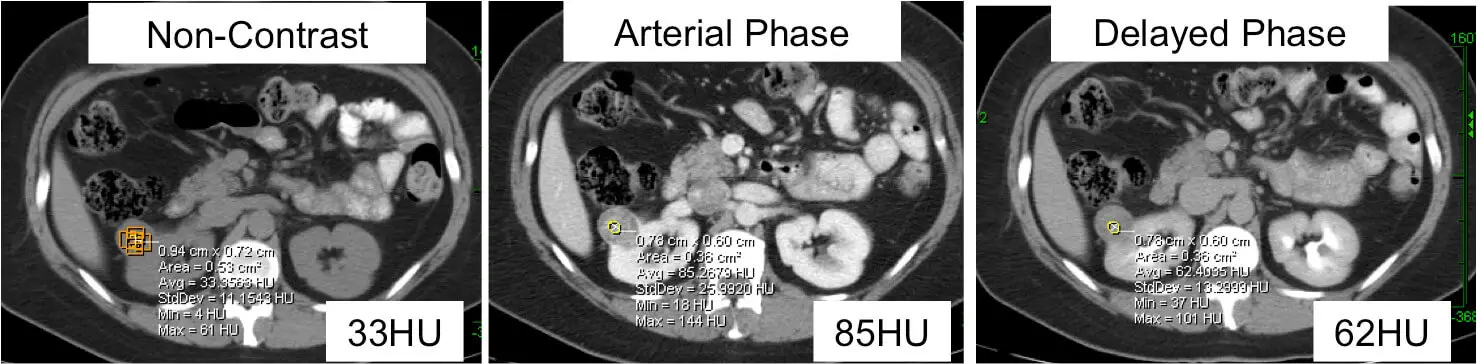
Kvaliteetne “neeru massiprotokoll” CT-skaneerimine, mis näitab parema neeru kasvajat. Kasvaja intensiivsust mõõdetakse erinevates faasides. Hounsfieldi ühikute (HU) suurenemine üle 20 HU näitab, et mass on vähikahtlusega. Kui värvainet manustati, muutus see kasvaja 33HU-st 85HU-ni. Sellele patsiendile tehti roboti abil osaline nefrektoomia ja leiti, et kasvaja on selgerakuline neeruvähk.
Umbes 20-30% “kahtlastest” neerukasvajatest on eemaldamisel healoomulised.
Nende healoomuliste kasvajate hulka kuuluvad tsüstid, onkotsütoomid, angiomüolipoomid ja segatud epiteeli stroomakasvajad. Seega on 70-80% nendest “väikestest” neerukasvajatest vähkkasvajad ja õnneks on enamus “hästi käitunud” (madala astme) vähid. Kuid meie uuringud näitavad, et umbes 1/3 vähivormidest on agressiivsed. Seetõttu võtame neid kasvajaid väga tõsiselt.
Mis on angiomüolipoom?
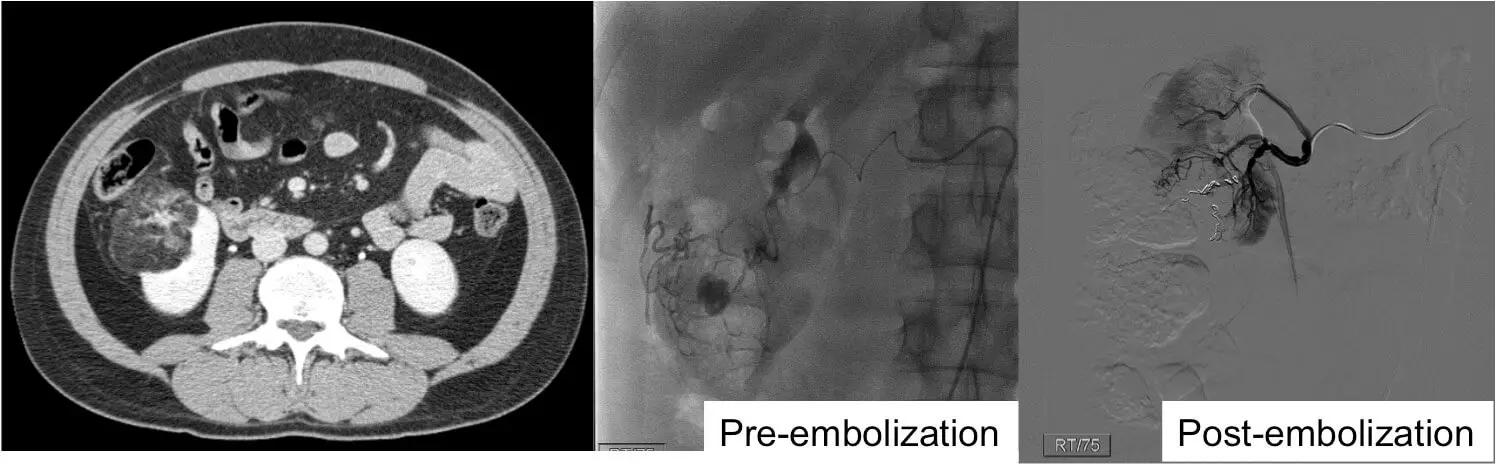
Angiomüolipoom või lühidalt AML on healoomuline kasvaja, mis tekib neerudes. AML-id võivad veritseda ja kuigi need ei ole vähkkasvajad, võetakse neid siiski väga tõsiselt. “Angio” tähistab veresooni, “myo” tähistab lihaseid ja “lipoom” tähistab rasva. Seega on AML kasvaja, mis sisaldab neid kolme komponenti. Kui pildistamisel nähakse kasvaja sees rasva, on see selle üksuse praktiliselt diagnostiline ja diagnoosi kinnitamiseks pole vaja biopsiat. Kuna need on healoomulised, võib enamikul patsientidest täheldada väikeseid AML-e. Kui aga need on >4 cm suurused, ravitakse neid tavaliselt spontaanse rebenemise ja verejooksu suure riski tõttu. Vajadusel hõlmab ravi tavaliselt selektiivset embooliseerimist. Emboliseerimine on protseduur, mille käigus AML-i toitvad veresooned blokeeritakse ilma operatsioonita. See protseduur vähendab kasvajat ja kõrvaldab seega verejooksu riski. Harva on healoomuliste kasvajate eemaldamiseks vajalik operatsioon või ablatsioon. Kõiki AML-i tuleb jälgida ja nende suurust jälgida. Isegi kui nad on väikesed, võivad nad esialgu kasvada suuruseks (>4 cm), kus oleks vaja sekkuda.
“Kes saab AMLS-i?” AML-id esineb kõige sagedamini naistel vanuses 40–60 aastat. Lisaks on umbes 50% tuberkuloosi skleroosi sündroomiga patsientidest AML. Tuberoosskleroos on geneetiline haigus, mis on seotud krampide, intellektipuude ja nahahaigusega, mida nimetatakse rasuadenoomiks.
Parema neeru kasvaja rasvaga, mis vastab angiomüolipoomile, edukalt ravitud selektiivse emboliseerimisega. Pange tähele, kuidas pärast emboliseerimist ei voola sellele verevool.
Kas ma peaksin võtma biopsia?
Küsimus, mida kuuleme kogu aeg. Biopsiaga on teoreetiline verejooksu või vähi leviku oht, kuid see pole põhjus mitte laialdaselt kasutatud.
Erinevalt eesnäärme-, rinna- või käärsoole biopsiatest selgub, et väikeste neerukasvajate biopsiad ei ole nii täpsed, kui me tahaksime.
Tervelt 20% biopsiatest on “valenegatiivsed”. Teisisõnu ütleb biopsia, et vähki ei ole, kui vähk on tõepoolest olemas.
Mõnikord kasutame neid ikka veel, kuid see peab olema õigel patsiendil. Need on eriti kasulikud, kui kahtlustame, et mõni muu vähk on neerudesse levinud. Hiljutised uuendused biopsiate tegemisel on võimaldanud meil saada rohkem teavet kui kunagi varem. Siiski jääb alles see, et biopsia tuleks võtta ainult pärast arutelu selle haiguse eksperdiga.
Ravivõimalused väikese neerukasvajaga patsientidele, sealhulgas aktiivne jälgimine, ablatsioon, osaline nefrektoomia ja täielik nefrektoomia. Enamikul patsientidest peaks väikese neerukasvaja ravi tulemuseks olema neeru säästmine. Kiire otsus neeru eemaldamiseks ei pruugi olla parim ravi. Kogemus on neeru päästmisel ülioluline.
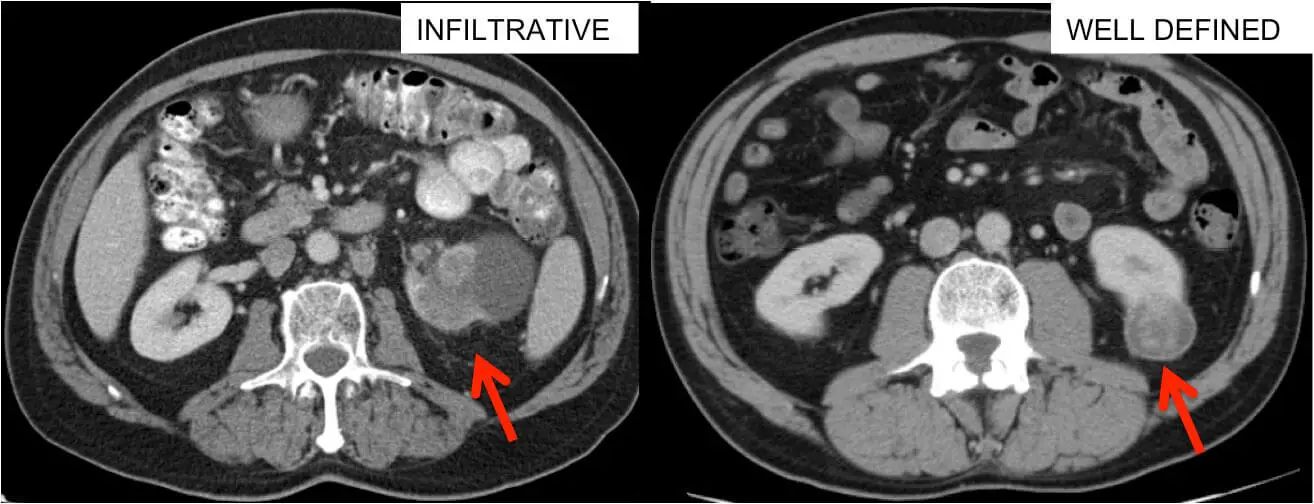
Need on CT-uuringud kahele inimesele, kellel on leitud vasaku neeru kasvaja. Vasakpoolsel patsiendil on halvasti määratletud mass (radioloogid kirjeldavad seda tavaliselt infiltratiivsena), samal ajal kui paremal patsiendil on täpselt määratletud tahke kasvaja. Vasakpoolsest kasvajast võeti biopsia ja leiti, et see on lümfoom. Patsienti raviti keemiaraviga ja ta ei vajanud operatsiooni. Parempoolsel patsiendil tehti roboti abil osaline nefrektoomia ja tal leiti selge rakuline neeruvähk.)
Suuremad neerukasvajad (>4 cm)
Kui kasvaja suurus suureneb, suureneb ka vähi tõenäosus. Suuri onkotsütoome, mis on healoomulised, on mõnikord võimatu eristada neeruvähist ja seega on endiselt lootust, et suur neerukasvaja on healoomuline. Nendele kasvajatele tuleb kiiresti tähelepanu pöörata ja üksikasjalik hindamine on parima otsuse tegemiseks ülioluline.
Küsimused, mida küsida, on järgmised:
- Kas leviku kohta on tõendeid?
- Kas lümfisõlmed tunduvad laienenud?
- Kas neeruveen on kasvajast puhas?
- Kas neerupealised on kaasatud?
Biopsia võib olla asjakohane, kui kasvaja näeb välja ebatüüpiline, kuna leidub harvaesinevaid neeruvähi matkijaid, keda ravitakse erinevalt.
Kolm sellist stsenaariumi on:
- Lümfoomid, mille ravi oleks keemiaravi, mitte operatsioon
- Infektsioonid (abstsess), mille raviks on antibiootikumid ja drenaaž
- Sarkoom, mille ravi hõlmab enamat kui lihtsalt kirurgilist eemaldamist
Nende kasvajate ravivõimalused hõlmavad aktiivset jälgimist, osalist nefrektoomiat ja täielikku nefrektoomiat. Ablatsioon on suuremate kasvajate puhul vähem atraktiivne.
Neerukasvaja leviku kahtlusega
Võib-olla on teile öeldud, et neeruvähk on levinud. See võib olla lümfisõlmed, kopsud, maks, luud või isegi õõnesveen – teie keha suurim veen.
Umbes 1/3 patsientidest leiab, et vähk on levinud isegi ilma sümptomiteta.
Sümptomite korral võib teil esineda kõhu- või seljavalu, verd uriinis, luuvalu, krampe või isegi tugevaid peavalusid. Pärast leviku ulatuse täielikku hindamist tuleks koostada raviplaan.
See võib muutuda üsna keeruliseks ja selles aitaks kõige paremini multidistsiplinaarne meeskond, kes on spetsialiseerunud neeruvähile. On oluline, et uroloog ja meditsiiniline onkoloog teeksid koostööd optimaalse raviplaani koostamisel. See multidistsiplinaarne lähenemine on kõige olulisem vähktõve puhul, mille levikukahtlus on suur. Seda seetõttu, et tänapäeval on neid arvukad valikud ja kombinatsioonid metastaatilise neeruvähiga patsientidele.
Need valikud võivad hõlmata järgmist.
- Kirurgia – Teatud seadetes parandab neeru eemaldamine isegi siis, kui vähk on juba levinud. Seda saab sageli teha laparoskoopiliselt, et patsient saaks kiiresti taastuda ja saaks koheselt täiendavat ravi. Uuringud aitavad määratleda stsenaariume, kus kasvaja kirurgiline eemaldamine võib olla kasulik isegi siis, kui kasvaja on juba levinud.
- Suunatud teraapiad – Need on uuemad ravimeetodid, mis on suunatud bioloogilistele radadele, et aidata võidelda neeruvähiga. Näiteks sunitiniib, sorafeniib, temsiroliimus, bevatsizumab jne.
- Kliinilistes uuringutes – Korrapäraselt koostatakse uuenduslikke uuringuid uudsete ravimeetoditega. Hoolduse saamine tippkeskuses suurendab teie võimalusi nendest võimalustest teada saada.
- Immunoteraapia – IL-2 (interleukiin-2) võib olla mõne patsiendi jaoks hea valik ja mõne patsiendi jaoks võib see anda suurepäraseid tulemusi. Teine võimalus on interferoon-alfa. Neid kasutatakse vähem, kuna on välja töötatud teisi ravimeetodeid, näiteks sihtravi, mis on vähem toksiline.
Pole kunagi olnud aega, mil metastaatilise neeruvähi võimalusi oleks olnud nii palju. See võib olla segadusttekitav ja nõuab teie ja teie arstide vahelist kooskõlastatud pingutust, et määrata kindlaks parim tegevussuund.
Kokkuvõttes võib öelda, et neeruvähi diagnoosimine on oluline samm raviprotsessis, et tagada õigeaegne ravi ja paranemine. SFOMC meditsiinikeskus pakub tipptasemel tehnoloogiat ja kogenud spetsialiste, et pakkuda parimat võimalikku ravi neeruvähi diagnoosiga patsientidele. Nende multidistsiplinaarne lähenemine võimaldab individuaalset ja terviklikku ravi igale patsiendile, tagades parima võimaliku tulemuse. On oluline usaldada oma ravi meeskonda ja järgida nende soovitusi, et saavutada parim tulemus neeruvähi ravis.
Võib-olla tunnete huvi:
Kas pesupesemisvahend põhjustab teie lapsel nahalöövet?
7 uusaastalubadust oma südame tervise parandamiseks
Zika viirus | SFOMC
Zika viirus | SFOMC
Wolff-Parkinsoni-White’i sündroom | SFOMC
Siit saate teada, miks mõned inimesed higistavad rohkem kui teised
Kas olete oma abielu pärast stressis? Selle kallal töötamine võib samuti teie tervist aidata
Näpunäiteid biitsepsi valu kodus raviks