Hüpoplastiline vasaku südame sündroom (HLHS) on haruldane südamehaigus, mis mõjutab vastsündinuid. Selle seisundi põhjused pole täielikult teada, kuid arvatakse, et geneetilised ja keskkonnategurid võivad mängida rolli. HLHSiga beebidel on südame arengu defektid, mis põhjustavad hapnikuga rikastatud vere ebapiisavat ringlust. Selle tulemusel võivad ilmneda sümptomid nagu hingamisraskused, nõrkimine ja tsüanoos. Ravi hõlmab tavaliselt kirurgilist sekkumist, mis võib hõlmata mitmeid operatsioone, et parandada südamefunktsiooni ja parandada verevoolu kehas. Üksikjuhtumite puhul võib olla vajalik ka südame siirdamine.
Hüpoplastiline vasaku südame sündroom (HLHS) on südamehaigus, mis areneb enne sündi (kaasasündinud). Beebi südame vasak pool ei moodustu paremale. See ei lase verel normaalsel viisil läbi südame voolata. Meditsiin võib aidata kohe pärast sündi, kuid HLHS-iga lapsed vajavad väga noores eas kolmest operatsioonist koosnevat seeriat.
Ülevaade
Mis on vasaku südame hüpoplastiline sündroom?
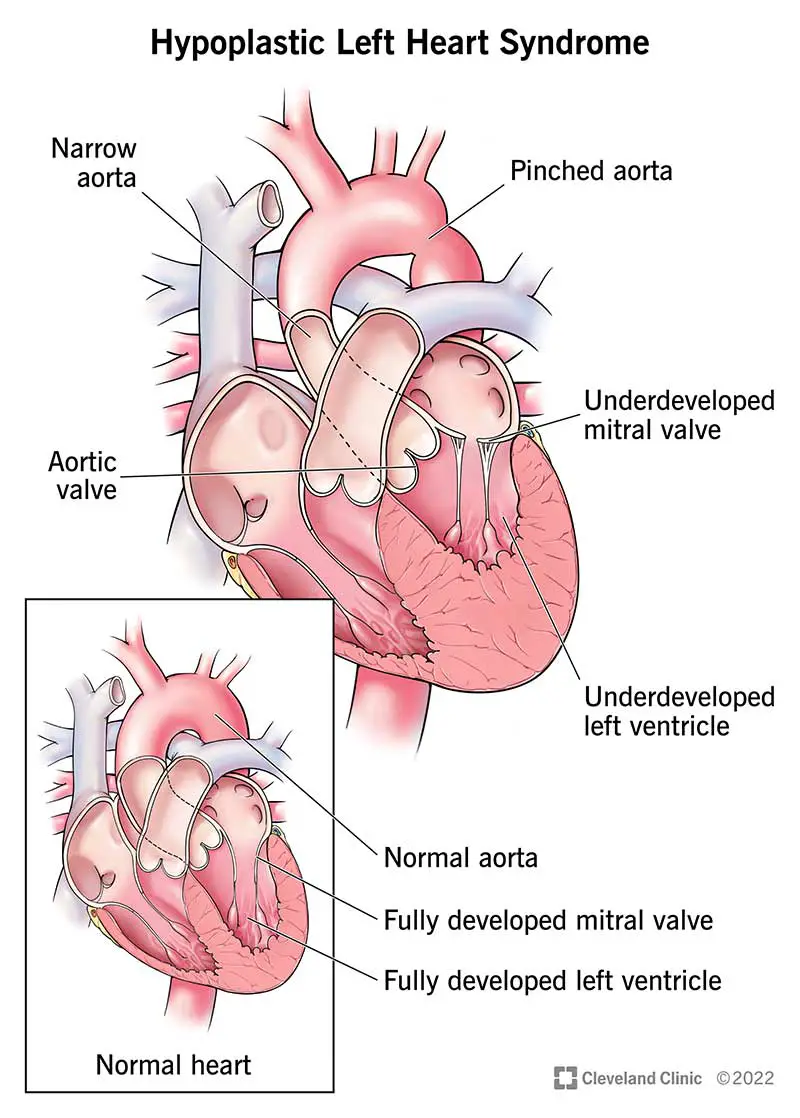
Hüpoplastiline vasaku südame sündroom (HLHS) on keeruline ja haruldane südamehaigus, mis esineb sünnihetkel (kaasasündinud). See on ühe vatsakese südamerike. See tähendab, et teie lapse südame üks külg ei arenenud õigesti.
Hüpoplastilise vasaku südame sündroomiga sündinud imikutel ei arenenud mõned südame vasaku poole struktuurid täielikult, sealhulgas:
- Vasak vatsakese: See on teie südame vasakpoolne alumine kamber, mis pumpab teie aordi hapnikurikast verd.
- Aort: See on teie suurim veresoon. See viib verd teie südamest ülejäänud kehasse.
- Mitraal- ja aordiklapid: Need koelapid avanevad ja sulguvad, et kontrollida, kuidas veri liigub läbi südame. Teie aordiklapp võimaldab verel liikuda vasakust vatsakesest aordi. Teie mitraalklapp kontrollib verevoolu teie ülemisest südamekambrist (atriumist) teie alumisse südamekambrisse (vatsakesesse).
Samuti võib vasaku südame hüpoplastilise sündroomiga beebil olla kahe ülemise südamekambri vahel avaus (kodade vaheseina defekt). Tavaliselt on see kindel koesein.
Hüpoplastiline vasaku südame sündroom vs normaalne süda
Normaalse südame mõlemal küljel on oma töö. Parem pool viib hapnikuvaese vere teie kopsudesse hapniku saamiseks. Vasak pool saadab teie kehasse hapnikurikast verd.
Hüpoplastilise vasaku südame sündroomiga beebil on südame vasak pool liiga väike, et ülejäänud kehasse piisavalt verd pumbata. Nende parem vatsake või südame parem alumine kamber hakkab seejärel verd pumpama nii nende kopsudesse kui ka kogu kehasse. See teeb seda veresoone kaudu, mida nimetatakse arterioosjunaks.
Arterioosjuha on veresoon, mis on kõigil lootel. Tavaliselt muutub see väiksemaks, kuni suletakse varsti pärast sündi. Suletud arterioosjuha korral on vasaku südame hüpoplastiline sündroom tavaliselt surmav, kui imikud ei saa ravi.
Kui levinud on vasaku südame hüpoplastiline sündroom?
USA-s sünnib igal aastal umbes 1 beebi 3800-st hüpoplastilise vasaku südame sündroomiga. See seisund moodustab umbes 2–3% kõigist kaasasündinud südamehaigustest (CHD). Hüpoplastiline vasaku südame sündroom mõjutab rohkem mehi ja inimesi, kes on sünnil määratud meessoost (67%), kui naised ja inimesed, kes on sünnil määratud naistele.
Sümptomid ja põhjused
Millised on vasaku südame hüpoplastilise sündroomi sümptomid?
Hüpoplastilise vasaku südame sündroomi sümptomid võivad hõlmata:
- Tsüanoos ehk naha, huulte ja küünte hallikas (tumenahalistel) või sinakas (heledanahalistel inimestel).
- Hingamisraskused.
- Söötmise raskused.
- Energiapuudus (letargia).
- Kiire südamelöök.
- Higine, niiske või jahe nahk.
- Nõrk pulss.
HLHS-iga vastsündinutel ei ilmne sümptomid alati kohe. Selle asemel võivad sümptomid tekkida mõne tunni või päeva jooksul pärast sündi.
Mis põhjustab vasaku südame hüpoplastilist sündroomi?
Enamasti ei ole hüpoplastilise vasaku südame sündroomi põhjust teada. Mõnikord on põhjus geneetiline. Imikutel, kellel on spetsiifilistes geenides mutatsioonid (muutused), võib olla suurem risk HLHS-i tekkeks. Neid geene tuntakse kui GJA1 või NKX2-5.
Mõnedel geneetiliste häiretega beebidel (nt Turneri sündroom või trisoomia 18) võib olla ka hüpoplastiline vasaku südame sündroom.
Diagnoos ja testid
Kuidas diagnoositakse vasaku südame hüpoplastiline sündroom?
Tervishoiuteenuse osutaja saab teha hüpoplastilise vasaku südame sündroomi diagnoosi kahjutu pildistamise teabe põhjal.
Teie teenusepakkuja võib seda teha teie raseduse ajal või varsti pärast lapse sündi.
Raseduse ajal kasutavad tervishoiutöötajad valutuid ja mitteinvasiivseid kuvamismeetodeid, näiteks:
- Ultraheli.
- Loote ehhokardiogramm (ultraheli), et hinnata teie lapse südant enne sündi.
Pärast lapse sündi diagnoosivad tervishoiuteenuse osutajad haigusseisundit, jälgides sümptomeid ja uurides testi tulemusi. Nad võivad kuulda südame kahinat, kui nad kasutavad stetoskoopi, et kuulata teie beebi südant. See tähendab, et veri ei voola nii, nagu peaks.
Milliseid teste tehakse vasaku südame hüpoplastilise sündroomi diagnoosimiseks?
Hüpoplastilise vasaku südame sündroomi diagnoosimise testid võivad hõlmata järgmist:
- Rindkere röntgen: See näitab teie lapse südame ja kopsude suurust ja kuju.
- Ehhokardiogramm: See ultraheli näitab südame sisemisi struktuure.
- Elektrokardiogramm (EKG): See mõõdab elektrilisi muutusi südamelöögi ajal.
- Pulssoksümeetria sõeluuring: See näitab, kui palju hapnikku teie lapse vereringes on.
Juhtimine ja ravi
Kas vasaku südame hüpoplastiline sündroom on ravitav?
Jah. Esiteks vajab teie laps ravimit nimega prostaglandiin. See hoiab nende arterioosjuha avatud ja töökorras. Teised ravimid võivad aidata teie lapse südamel tõhusamalt töötada. Teie laps võib vajada ka abi hingamisel.
Seejärel vajavad nad mitmeid operatsioone, et suunata verevool nende kopsudesse ja kehasse. Need operatsioonid panevad nende südame töökoormuse nende paremale vatsakesele, mis teeb kogu pumpamise.
Kuidas ravitakse vasaku südame hüpoplastilist sündroomi?
Kirurgid teevad kolm erinevat operatsiooni. Hüpoplastilise vasaku südame sündroomi operatsiooni etapid on Norwoodi, Glenni ja Fontani protseduurid. Teie lapse hooldaja peab tegema operatsioonid selles järjekorras.
Norwoodi protseduur: HLHS-iga imikud vajavad Norwoodi operatsiooni esimese kahe elunädala jooksul. Protseduuri ajal kirurgid:
- Rekonstrueerige oma lapse vähearenenud aort, et tagada tema keha verevool.
- Asetage šunt (toru), et suunata veri nende paremast vatsakesest või aordist nende kopsuarteritesse, mis lähevad nende kopsudesse.
- Looge ühendus nende südame ülemiste kambrite vahel. See tühjendab nende kopsudest hapnikurikast verd, et varustada keha.
Kahesuunaline Glenn šundi töö: 4–6 kuu vanuselt vajavad imikud teist operatsiooni. Glenni protseduuri ajal kirurgid:
- Eemaldage vana šunt.
- Asetage uus šunt, et kinnitada beebi ülemine õõnesveen tema kopsuarterite külge. Ülemine õõnesveen (SVC) on suur veen, mis kannab hapnikuvaest verd nende ülakehast südamesse.
- Kasutage seda šunti oma lapse parema vatsakese koormuse vähendamiseks, lastes verel voolata otse tema kopsudesse.
Fontani protseduur: 18 kuu ja 4 aasta vanused lapsed vajavad viimast operatsiooni. See viimane protseduur võimaldab kogu kehast naasval verel südames segunemise asemel otse kopsudesse minna. Fontani protseduuri ajal ühendavad kirurgid teie lapse õõnesveeni (IVC) tema kopsuarteritega. Sarnaselt SVC-ga on IVC suur veen, mis kannab hapnikuvaest verd teie lapse alakehast südamesse.
Ravi komplikatsioonid
Mõned lapsed ei pruugi ühest operatsioonist teise jõuda. Samuti võib neil pärast iga operatsiooni tekkida probleeme, näiteks:
- Probleemid nende parema vatsakesega, mis ei tööta korralikult.
- Aordiklapi leke.
- Maksahaigus.
- Ebanormaalsed südamerütmid.
- Verehüübed.
- Infektsioon.
- Häda söömisega.
- Krambid.
- Neeruprobleemid.
- Südame seiskumine.
Kas südame siirdamine on hea ravi vasaku südame hüpoplastilise sündroomi korral?
Mõnikord võib teie lapse kirurg soovitada kolmeosalise operatsioonide seeria asemel südame siirdamist. Südamesiirdamisega lapsed vajavad aga eluaegseid ravimeid.
Kas vasaku südame hüpoplastilist sündroomi (HLHS) saab ravida enne sündi?
Raseduse ajal operatsioon ei ole vasaku südame hüpoplastilise sündroomi raviks. Lootekirurg võib valida operatsiooni ainult selleks, et parandada mõningaid haigusseisundeid, mis võivad olla seotud halbade HLHS-i tulemustega või imikutel, kellel areneb HLHS.
Hooldus Clevelandi kliinikus Hüpoplastilise vasaku südame sündroomi raviLeidke lastearst ja spetsialistidLeppige aeg kokku
Ärahoidmine
Kas ma saan vähendada vasaku südame hüpoplastilise sündroomi (HLHS) riski?
Paljudel HLHS-i juhtumitel pole selget põhjust. Siiski julgustavad pakkujad raseduse ajal alati tervislikke harjumusi, sealhulgas:
- Alkoholi ja suitsetamise vältimine.
- Mis tahes haigusseisundi, näiteks diabeedi juhtimine.
- Tervislik toitumine.
- Igapäevase sünnieelse vitamiini võtmine koos vähemalt 400 mikrogrammi (mcg) foolhappega.
Kui teil või teisel tulevasel vanemal on perekonnas hüpoplastiline vasaku südame sündroom, võiksite enne rasestumist rääkida geneetilise nõustajaga.
Väljavaade / prognoos
Mida oodata, kui mu lapsel on vasaku südame hüpoplastiline sündroom?
Teie laps vajab elukestvat järelkontrolli vähemalt kord aastas kardioloogi (südamearsti) juures. Need visiidid tagavad, et nende süda, kopsud ja muud elundid töötavad jätkuvalt korralikult. Kui teie laps saab täiskasvanuks, läheb ta üle täiskasvanute kaasasündinud südamehaiguste spetsialisti hooldusele.
Enamik vasaku südame hüpoplastilise sündroomiga lapsi vajab südameravimeid. Samuti peavad nad enne mis tahes muid operatsioone, näiteks hambaravi, võtma antibiootikume. Need ravimid vähendavad endokardiidi (südameinfektsioon) riski.
Hüpoplastilise vasaku südame sündroomi väljavaade
Ilma ravita on vasaku südame hüpoplastiline sündroom surmav päevi või nädalaid pärast sündi.
Hüpoplastilise vasaku südame sündroomi prognoos sõltub teie lapse südame deformatsiooni keerukusest. Küsige oma lapse tervishoiuteenuse osutajalt iga operatsiooniga seotud riskide kohta.
Mõnel lapsel võib kogu ülejäänud elu füüsiline vastupidavus olla vähenenud. Tavaliselt soovitavad tervishoiuteenuse osutajad piirata füüsilist tegevust, näiteks võistlussporti.
Milline on vasaku südame hüpoplastilise sündroomi elulemus?
Umbes 20–60% vasaku südame hüpoplastilise sündroomiga beebidest elab üle oma esimese eluaasta. Pärast seda on järgmise viie, 10 ja 15 aasta elulemus umbes 40%. Normaalse sünnikaaluga imikud, kes ei ole enneaegsed, saavad paremini hakkama kui väiksema sünnikaaluga lapsed. Ühes uuringus leiti, et enamik lapsi, kes oma esimese eluaasta üle elasid, olid 18-aastaselt veel elus.
Koos elamine
Kuidas ma oma lapse eest hoolitsen?
Selle haigusseisundiga sündinud lapsed saavad kardioloogi pikaajalise jälgimise korral elada tervena.
Saate oma lapse eest hoolitseda järgmistel viisidel:
- Veenduge, et teie laps saaks igal aastal gripi ja COVID-19 vastu vaktsineeritud.
- Tooge oma laps kardioloogi vastuvõtule iga kuue kuu või aasta tagant.
- Veenduge, et teie laps võtaks oma ravimeid.
- Piirake oma lapse intensiivset füüsilist tegevust vastavalt teenusepakkuja soovitustele.
- Töötage nendega, kui neil on õpiraskusi.
Milliseid küsimusi peaksin oma arstilt küsima?
Kui teie lapsel on vasaku südame hüpoplastiline sündroom, võite küsida oma tervishoiuteenuse osutajalt:
- Millised on operatsiooni riskid?
- Kas on võimalikud operatsiooni tüsistused, mida jälgida?
- Milliseid ravimeid mu laps vajab?
- Kas ravimitel on kõrvaltoimeid?
- Kuidas mõjutab HLHS minu lapse elu?
- Millist järelhooldust vajab mu laps pärast operatsiooni?
- Kui mul on veel üks laps, kas sellel lapsel on suurem risk haigestuda HLHS-i?
Hüpoplastilise vasaku südame sündroomiga lapse saamine võib olla stressirohke ja üksildane. Oluline on leida tugirühm või muu emotsionaalse toe allikas, kui tegelete oma lapse südamepuudulikkuse stressi ja ebakindlusega. Emotsionaalselt tugevana tundmine aitab teil hallata oma lapse tervise tõuse ja mõõnu.
Hüpoplastiline vasaku südame sündroom on tõsine südamehaigus, mille puhul vasak pool südamest ei ole korralikult välja arenenud. Selle sündroomi põhjused pole täpselt teada, kuid seda seostatakse geneetiliste ja keskkonnateguritega. Sümptomid hõlmavad hingamisraskusi, nõrkust ja kahvatus ning vajavad kiiret meditsiinilist sekkumist. Ravi hõlmab mitmeid operatsioone ning pidevat meditsiinilist jälgimist. Kuigi HLHS on raske ja eluohtlik seisund, on tänapäevased ravimeetodid suutelised paljusid selle sündroomiga lapsi aidata. Täpne raviplaan sõltub iga patsiendi individuaalsetest vajadustest.
Võib-olla tunnete huvi:
Kas pesupesemisvahend põhjustab teie lapsel nahalöövet?
7 uusaastalubadust oma südame tervise parandamiseks
Zika viirus | SFOMC
Zika viirus | SFOMC
Wolff-Parkinsoni-White’i sündroom | SFOMC
Siit saate teada, miks mõned inimesed higistavad rohkem kui teised
Kas olete oma abielu pärast stressis? Selle kallal töötamine võib samuti teie tervist aidata
Näpunäiteid biitsepsi valu kodus raviks