Südame paispuudulikkus on pikaajaline seisund, mis tekib siis, kui teie süda ei suuda piisavalt hästi verd pumbata, et teie keha saaks normaalselt varustada. Aja jooksul koguneb veri ja vedelikud teie kopsudesse ja jalgadesse. Ravimid ja muud ravimeetodid aitavad hallata selliseid sümptomeid nagu turse. Südame paispuudulikkus piirab paljude eluiga. Südamepuudulikkuse
Ülevaade
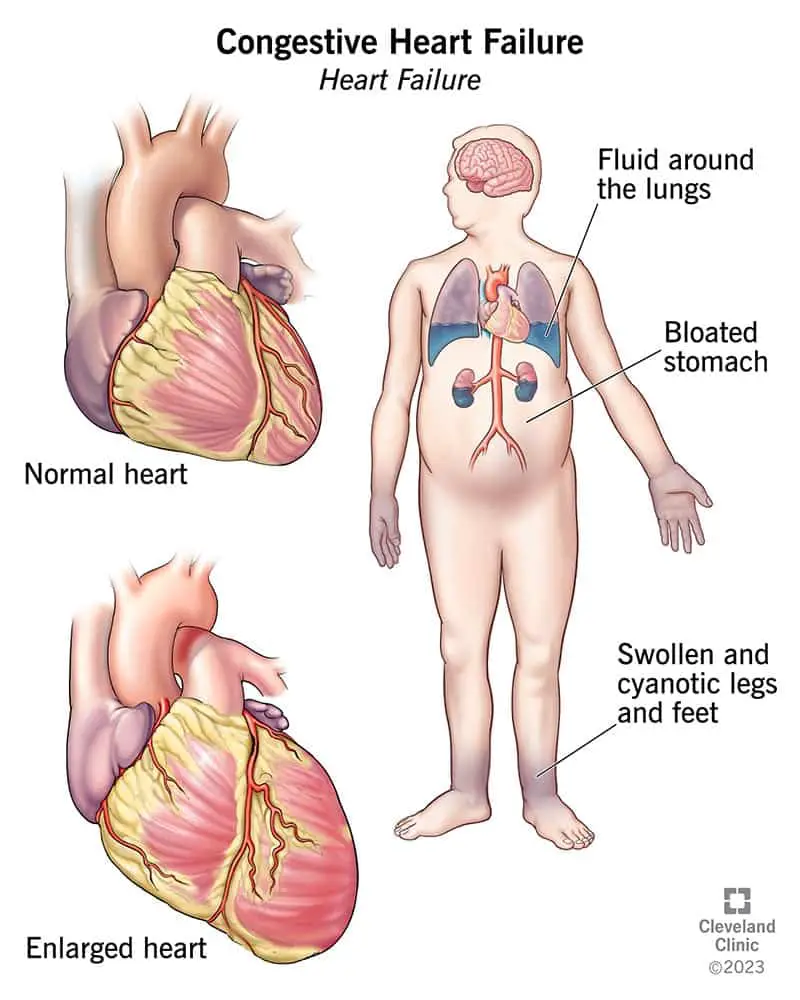
Südame paispuudulikkus paneb teie kehasse kogunema vedelikku, kuna teie süda ei suuda hästi pumbata.
Mis on kongestiivne südamepuudulikkus?
Südame paispuudulikkus või südamepuudulikkus on pikaajaline seisund, mille puhul teie süda ei suuda verd piisavalt hästi pumbata, et teie keha vajadusi rahuldada. Su süda töötab endiselt. Kuid kuna see ei saa hakkama vajaliku verehulgaga, koguneb veri teistesse kehaosadesse. Enamasti koguneb see teie kopsudesse, jalgadesse ja jalgadesse.
Mõelge sellele nagu laevandusosakonnale, mis ei suuda jõuda kõigi saadetiste viimisega sinna, kuhu nad peavad minema. Laevaosakond jookseb alati taga ja asjad kuhjuvad. Kui asjad kuhjuvad, tekitavad need probleeme.
Südame paispuudulikkuse tüübid
Südame paispuudulikkuse tüübid on järgmised:
- Vasakpoolne südamepuudulikkus.
- Parempoolne südamepuudulikkus.
- Suure võimsusega südamepuudulikkus. See on haruldane kongestiivse südamepuudulikkuse tüüp.
Kui levinud on kongestiivne südamepuudulikkus?
Rohkem kui 6 miljonil inimesel Ameerika Ühendriikides on kongestiivne südamepuudulikkus. See on üle 65-aastaste inimeste peamine haiglaravi põhjus.
Sümptomid ja põhjused
Millised on kongestiivse südamepuudulikkuse sümptomid?
Südame paispuudulikkuse sümptomid on järgmised:
- Õhupuudus.
- Öösel õhupuudusel ärkamine.
- Valu rinnus.
- Südamepekslemine.
- Väsimus, kui olete aktiivne.
- Pahkluude, jalgade ja kõhu turse.
- Kaalutõus.
- Öösel puhates on vaja urineerida.
- Kuiv, häkkiv köha.
- Täis (puhis) või kõva kõht.
- Söögiisu kaotus või maoärritus (iiveldus).
Mõnikord võivad teil esineda südame paispuudulikkuse kerged sümptomid või need puuduvad üldse. See ei tähenda, et teil pole enam südamepuudulikkust. Südamepuudulikkuse sümptomid võivad ulatuda kergest kuni raskeni ning võivad tulla ja kaduda.
Kahjuks süveneb südame paispuudulikkus tavaliselt aja jooksul. Kui see süveneb, võib teil esineda rohkem või erinevaid märke või sümptomeid.
Mis põhjustab kongestiivset südamepuudulikkust?
Südame paispuudulikkuse põhjused on järgmised:
- Koronaararterite haigus ja/või südameatakk.
- Kardiomüopaatia (geneetiline või viiruslik).
- Sünnitusel esinevad südameprobleemid (kaasasündinud südamehaigus).
- Diabeet.
- Kõrge vererõhk (hüpertensioon).
- Arütmia.
- Neeruhaigus.
- Kehamassiindeks (KMI) on suurem kui 30.
- Tubaka ja uimastite tarbimine meelelahutuseks.
- Alkoholi tarvitamine.
- Ravimid, nagu vähiravimid (keemiaravi).
Vasakpoolne südamepuudulikkus on parempoolse südamepuudulikkuse kõige levinum põhjus. Kui teie vasak vatsake ei tööta korralikult, võimaldab see verd varundada. Mingil hetkel mõjutab see varu teie paremat vatsakest. Muud põhjused hõlmavad teatud kopsuprobleeme ja probleeme teistes elundites.
Millised on kongestiivse südamepuudulikkuse riskifaktorid?
Südame paispuudulikkuse riskifaktorid on järgmised:
- Olles vanem kui 65.
- Tubakatoodete, kokaiini või alkoholi tarbimine.
- passiivne (istuv) eluviis.
- Sööge toite, mis sisaldavad palju soola ja rasva.
- Kõrge vererõhu olemasolu.
- Koronaararterite haigus.
- Südameinfarkti saamine.
- Kui perekonnas on esinenud südame paispuudulikkust.
Millised on kongestiivse südamepuudulikkuse tüsistused?
Mõned kongestiivse südamepuudulikkuse tüsistused on järgmised:
- Ebaregulaarne südametegevus.
- Äkiline südameseiskus.
- Südameklappide probleemid.
- Vedeliku kogunemine teie kopsudesse.
- Pulmonaalne hüpertensioon.
- Neerukahjustus.
- Maksakahjustus.
- Alatoitumus.
Diagnoos ja testid
Kuidas kongestiivset südamepuudulikkust diagnoositakse?
Teie tervishoiuteenuse osutaja küsib teilt teie sümptomeid ja haiguslugu. Nad võivad teilt küsida järgmist:
- Muud teie tervislikud seisundid.
- Südamehaiguse või äkksurma perekonna ajalugu.
- Teie tubakatoodete kasutamine.
- Kui palju alkoholi sa jood.
- Mis tahes anamneesis keemiaravi ja/või kiiritusravi.
- Ravimid, mida te võtate.
Teil on ka füüsiline eksam. Teie teenusepakkuja otsib kongestiivse südamepuudulikkuse ja Haiguste tunnuseid, mis võisid muuta teie südamelihase nõrgaks või jäigaks.
Millised on kongestiivse südamepuudulikkuse neli etappi?
Südamepuudulikkus on krooniline haigus, mis aja jooksul süveneb. Südamepuudulikkuse staadiumid on neli (A, B, C ja D staadiumid). Need ulatuvad suurest südamepuudulikkuse tekkeriskist kuni kaugelearenenud südamepuudulikkuseni.
A etapp
A-staadium (pre-südamepuudulikkus) tähendab, et teil on suur risk südamepuudulikkuse tekkeks, kuna teie perekonnas on esinenud südame paispuudulikkust või teil on üks või mitu järgmistest haigusseisunditest:
- Hüpertensioon.
- Diabeet.
- Südame-veresoonkonna haigus.
- Metaboolne sündroom.
- Alkoholitarbimise häire ajalugu.
- Reumaatilise palaviku ajalugu.
- Kardiomüopaatia perekonna ajalugu.
- Südamelihast kahjustada võivate ravimite (nt mõned vähiravimid) võtmise ajalugu.
B etapp
B-staadium (pre-südamepuudulikkus) tähendab, et teie vasak vatsake ei tööta hästi ja/või on struktuurselt ebanormaalne, kuid teil pole kunagi esinenud südamepuudulikkuse sümptomeid.
C etapp
C-staadiumis südamepuudulikkusega inimestel on kongestiivse südamepuudulikkuse diagnoos ja neil on praegu või varem esinenud haigusseisundi tunnused ja sümptomid.
D etapp ja vähendatud EF (väljaviskefraktsioon)
Inimestel, kellel on D staadiumis HFrEF (vähenenud väljutusfraktsiooniga südamepuudulikkus), on kaugelearenenud sümptomid, mis raviga ei parane. See on südamepuudulikkuse viimane etapp.
Milliseid teste tehakse kongestiivse südamepuudulikkuse diagnoosimiseks?
Tavalised testid kongestiivse südamepuudulikkuse, selle staadiumi ja põhjuse tuvastamiseks on järgmised:
- Vereanalüüsid.
- Südame kateteriseerimine.
- Rindkere röntgen.
- Ehhokardiogramm.
- Südame MRI (magnetresonantstomograafia).
- Südame kompuutertomograafia (CT).
- Elektrokardiogramm (EKG või EKG).
- Multigaated Acquisition Scan (MUGA skannimine).
- Stressi test.
- Geneetiline testimine.
Juhtimine ja ravi
Kuidas kongestiivset südamepuudulikkust ravitakse?
Teie ravi sõltub teie südamepuudulikkuse tüübist ja osaliselt sellest, mis selle põhjustas. Ravimid ja elustiili muutused on osa igast südamepuudulikkuse raviplaanist. Teie tervishoiuteenuse osutaja räägib teile parima raviplaani kohta.
Südamepuudulikkust ei ravita. Südame paispuudulikkuse süvenedes pumpab teie südamelihas teie organitesse vähem verd ja te liigute südamepuudulikkuse järgmise staadiumi poole. Kuna te ei saa südamepuudulikkuse staadiumides tagasi liikuda, on ravi eesmärk takistada teid staadiumides edasi liikumast või aeglustada südamepuudulikkuse progresseerumist.
A-etapp ravi
A-staadiumi südamepuudulikkusega inimeste ravi hõlmab:
- Regulaarne treening, näiteks iga päev kõndimine.
- Ei mingeid tubakatooteid.
- Kõrge vererõhu ravi (ravimid, madala naatriumisisaldusega dieet, aktiivne eluviis).
- Kõrge kolesterooli ravi.
- Ei mingit alkoholi ega narkootikume.
- Angiotensiini konverteeriva ensüümi inhibiitor (ACE-I) või angiotensiin II retseptori blokaator (ARB), kui teil on koronaararterite haigus, diabeet, kõrge vererõhk või muud vaskulaarsed või südamehaigused.
B etapi ravi
B-staadiumi südamepuudulikkusega inimeste ravi hõlmab:
- A-etapi ravimeetodid.
- Angiotensiini konverteeriva ensüümi inhibiitor (ACE-I) või angiotensiin II retseptori blokaator (ARB), kui teie EF on 40% või madalam.
- Beetablokaator, kui teil on olnud südameatakk ja teie EF on 40% või madalam (kui te seda veel ei võta).
- Aldosterooni antagonist, kui teil on olnud südameatakk või kui teie EF on 35% või vähem.
- Võimalik operatsioon või sekkumine koronaararteri ummistuse, südameataki, klapihaiguse (klapi parandamine või asendamine) või kaasasündinud südamehaiguse raviks.
C etapi ravi
C-staadiumis HFrEF-iga inimeste ravi hõlmab:
- Ravi etapid A ja B.
- Beeta-blokaator.
- Aldosterooni antagonist.
- Naatrium-glükoosi transpordi 2 inhibiitorid (SGLT2i).
- Hüdralasiini / nitraadi kombinatsioon, kui muud ravimeetodid teie sümptomeid ei peata ja olete afroameeriklane.
- Ravimid, mis aeglustavad teie südame löögisagedust, kui teie pulss on kiirem kui 70 lööki minutis ja teil on endiselt sümptomid.
- Diureetikum (“veetablett”), kui sümptomid jätkuvad.
- Naatriumi (soola) piiramine teie dieedis.
- Kaalu jälgimine iga päev. Rääkige oma tervishoiuteenuse osutajale, kui võtate juurde või kaotate rohkem kui 4 naela.
- Võimalik vedeliku piiramine.
- Võimalik südame resünkroniseerimisravi (biventrikulaarne südamestimulaator).
- Võimalik implanteeritav südamedefibrillaator (ICD).
Kui ravi parandab või peatab teie sümptomid, peate siiski jätkama ravi, et aeglustada progresseerumist D-staadiumisse.
D etapi ravi
D-staadiumis südamepuudulikkusega inimeste ravi hõlmab A-, B- ja C-staadiumis ravi. Lisaks hõlmab see täiustatud ravivõimaluste hindamist, sealhulgas:
- Südame siirdamine.
- Ventrikulaarsed abiseadmed.
- Südameoperatsioon.
- Inotroopsete ravimite pidev infusioon.
- Palliatiivne või haiglaravi.
C ja D etapid säilinud EF-ga
C- ja D-staadiumi südamepuudulikkuse ning säilinud EF-i (HFpEF) ravi hõlmab:
- Ravi etapid A ja B.
- Ravimid selliste haigusseisundite raviks, mis võivad põhjustada südamepuudulikkust või seda süvendada, nagu kodade virvendus, kõrge vererõhk, diabeet, rasvumine, koronaararterite haigus, krooniline kopsuhaigus, kõrge kolesteroolitase ja neeruhaigus.
- Diureetikum (“veepill”) sümptomite vähendamiseks või leevendamiseks.
On väga oluline, et saaksite hallata oma muid terviseseisundeid, näiteks:
- Diabeet.
- Neeruhaigus.
- Aneemia.
- Kõrge vererõhk.
- Kilpnäärme haigus.
- Astma.
- Krooniline kopsuhaigus.
Mõnel seisundil on kongestiivse südamepuudulikkusega sarnased nähud ja sümptomid. Kui teil on uued või süvenevad mittekiireloomulised sümptomid, rääkige sellest oma tervishoiuteenuse osutajale.
Ravi tüsistused/kõrvaltoimed
Südame paispuudulikkuse ravi tüsistused võivad hõlmata:
- Hüpotensioon.
- Neerupuudulikkus.
- Infektsioonid sagedastest haiglakülastustest, mis hõlmavad tsentraalset IV-d.
Ärahoidmine
Kuidas ma saan vähendada südame paispuudulikkuse riski?
Kuigi te ei saa muuta mõningaid riskitegureid, nagu vanus, perekonna ajalugu või rass, saate muuta oma elustiili, et anda endale parim võimalus südamepuudulikkuse ennetamiseks. Asjad, mida saate teha, hõlmavad järgmist:
- Püsige kaalus, mis on teie jaoks tervislik.
- Südamele kasulike toitude söömine.
- Regulaarselt treenides.
- Oma stressi juhtimine.
- Tubakatoodete kasutamise lõpetamine.
- Ei joo alkoholi.
- Ei kasuta meelelahutuslikke uimasteid.
- Teiste haigusseisundite eest hoolitsemine, mis võivad teie riski suurendada.
Väljavaade / prognoos
Mida oodata, kui mul on kongestiivne südamepuudulikkus?
Õige hoolduse korral ei takista kongestiivne südamepuudulikkus teid tegemast seda, mida naudite. Teie prognoos või tulevikuväljavaated sõltuvad:
- Kui hästi teie südamelihas töötab.
- Teie sümptomid.
- Kui hästi te oma raviplaanile reageerite.
- Kui hästi te oma raviplaani järgite.
Ühes uuringus öeldakse, et kongestiivse südamepuudulikkusega inimeste eluiga on 10 aastat lühem kui neil, kellel südamepuudulikkust ei ole. Teine uuring näitas, et kroonilise südamepuudulikkusega inimeste elulemus oli:
- 80% kuni 90% üheks aastaks.
- 50% kuni 60% viieks aastaks.
- 30% 10 aastaks.
Erinevas uuringus leiti, et südamepuudulikkusega inimesed ootasid pärast haiglas viibimist eluiga kolmest kuni 20 aastani, olenevalt erinevatest teguritest, nagu vanus ja sünnihetkel määratud sugu. Prognoosi kaalumisel on oluline vaadata oma konkreetset olukorda.
Kui kaua kongestiivne südamepuudulikkus kestab
Südame paispuudulikkus on krooniline või eluaegne seisund. Peate seda oma ülejäänud elu ravima.
Koos elamine
Kuidas ma enda eest hoolitsen?
Õige hoolduse ja raviplaani korral naudivad paljud täiskasvanud endiselt elu, kuigi südame paispuudulikkus piirab nende tegevust.
Saate enda eest hoolitseda järgmiselt:
- Oma ravimite võtmine.
- Olles aktiivne.
- Pärast madala naatriumisisaldusega dieeti.
- Uute või süvenevate sümptomite jälgimine ja teavitamine teenusepakkujast.
- Pidage oma teenusepakkujaga regulaarseid järelkohtumisi.
Südame paispuudulikkus on krooniline pikaajaline haigus, mis võib kiiresti süveneda, seega on hea mõte anda oma teenusepakkujale ja perele teada oma eelistustest arstiabi saamiseks. Saate täita eelkäsu või elutahte, et anda kõigile teie hooldusega seotud isikutele teada, mida soovite. Elatament kirjeldab ravimeetodeid, mida soovite või ei soovi oma eluiga pikendada. Hea mõte on elatustament ette valmistada, kui olete terve, juhuks, kui te ei saa neid otsuseid hiljem teha.
Mida ma ei saa südame paispuudulikkuse korral süüa ega juua?
Südame paispuudulikkusega inimestel võib olla vaja piirata soola ja/või vedeliku tarbimist iga päev. Teie teenusepakkuja võib teile selle kohta juhiseid anda.
Millal peaksin pöörduma oma tervishoiuteenuse osutaja poole?
Oluline on anda oma teenusepakkujale teada, kui teil on uusi sümptomeid või kui teie südamepuudulikkuse sümptomid süvenevad. Võtke nendega ühendust uute või halvenemise korral:
- Õhupuudus puhkeolekus.
- Jalgade või kõhu turse.
- Järsk kaalutõus.
- Pidev väsimus.
Millal peaksin kiirabisse minema?
Kui teie südamepuudulikkus äkitselt süveneb, vajate erakorralist ravi. Pakkujad nimetavad seda ägedaks dekompenseeritud südamepuudulikkuseks. Nad võivad anda teile ravimeid ja hapnikku teie seisundi parandamiseks.
Milliseid küsimusi peaksin oma arstilt küsima?
Küsimused, mida oma tervishoiuteenuse osutajalt küsida, on järgmised:
- Millises staadiumis südame paispuudulikkus mul on?
- Mis on minu jaoks selles etapis parim ravi?
- Milliseid treeninguid on minu jaoks ohutu teha?
- Kas kongestiivse südamepuudulikkusega inimestele on olemas tugirühm?
Kui teil on südamepuudulikkus, võite võtta meetmeid oma südame tervise parandamiseks. Võtke ravimeid, järgige madala naatriumisisaldusega dieeti, püsige aktiivne, pöörake tähelepanu äkilistele kaalumuutustele, pidage oma järelkontrolli ja jälgige sümptomeid. Kui teil on küsimusi või muresid oma ravimite, elustiili muutuste või mõne muu raviplaani osa kohta, pidage nõu oma teenusepakkujaga. Need aitavad teil oma südamepuudulikkust hallata.
Võib-olla tunnete huvi:
Kas pesupesemisvahend põhjustab teie lapsel nahalöövet?
7 uusaastalubadust oma südame tervise parandamiseks
Zika viirus | SFOMC
Zika viirus | SFOMC
Wolff-Parkinsoni-White’i sündroom | SFOMC
Siit saate teada, miks mõned inimesed higistavad rohkem kui teised
Kas olete oma abielu pärast stressis? Selle kallal töötamine võib samuti teie tervist aidata
Näpunäiteid biitsepsi valu kodus raviks